흉곽과 폐 사정, 호흡음 및 호흡 양상
핵심 포인트
- 흉곽 사정은 증상 면담, 시진, 촉진, 청진을 결합합니다.
- 흉곽 대칭, 기관 정렬, 호흡 노력, 호흡 양상 추세가 중증도 판단을 이끕니다.
- 비정상 호흡음과 증가하는 호흡 작업량은 급속한 비대상을 시사할 수 있습니다.
- 초기 악화에서는 호흡수와 카프노그래피 변화가 산소포화도 저하보다 먼저 나타날 수 있습니다.
병태생리
효과적인 호흡은 협응된 흉곽 기전, 기도 개방성, 폐포 환기, 가스 교환에 달려 있습니다. 구조적 또는 기능적 장애는 기류 양상과 흉벽을 통해 전달되는 호흡음을 변화시킵니다. 흉곽(Thorax)은 목 기저부에서 상복부까지 이어지며 흉곽 골격과 흉강으로 구성됩니다. 흉곽 골격은 흉골, 늑연골, 뒤쪽에서 T1-T12에 고정되는 12쌍의 갈비뼈로 형성되며, 이 구조는 심장과 폐를 보호하면서 환기 움직임을 가능하게 합니다. 갈비뼈 군은 일반적으로 진성 늑골(1-7), 가성 늑골(8-12), 부유 늑골(11-12)로 구분합니다. 흉골은 흉골병, 몸체, 검상돌기로 구성되며, 늑골/늑간 계수를 위한 임상적 표지점으로는 흉골상절흔, 흉골각, 제2늑골 부착 수준이 유용합니다.
비정상 호흡 양상은 전신 산-염기 스트레스, 신경학적 조절 이상, 피로, 또는 악화되는 심폐 질환을 반영하는 경우가 많습니다.
분류
- 사정 영역: 주관적 호흡 병력, 흉곽 시진 및 촉진, 호흡음 청진, 호흡 양상 분석.
- 흉곽 구조 영역: 심장과 폐를 포함하는 흉강과 흉곽 골격(흉골, 갈비뼈, 늑연골, 흉추) 구성.
- 표지점 영역: 검사 및 중재 시 위치 확인을 위한 쇄골중선, 전액와선, 중액와선 기준선.
- 호흡음 군: 정상 기관지음/기관지폐포음/폐포음 대 비정상 부가음.
- 부가음 범주: 미세/거친 수포음, rhonchi, wheeze, stridor, 흉막 마찰음.
- 양상 이상: 무호흡, 서호흡, 빈호흡, Cheyne-Stokes, Kussmaul, 기좌호흡, 임종호흡.
- 특수 음성 검사 동작: 속삭임 흉성어, 염소음, 기관지성 발성은 음성 전달이 비정상적으로 뚜렷하거나 변형될 때 경화/흉막 과정 의심을 보조할 수 있습니다.
- 정상 호흡음 분포도: 기관지음(기관/후두, 크고 고음, 호기 더 김), 기관지폐포음(제1-2늑간 부근 주요 기관지, 중간 음높이와 흡기-호기 사이 휴지기), 폐포음(말초 폐야, 부드럽고 저음).
- 부가음 프로파일: 미세 수포음(고음 흡기성 터지는 소리), 거친 수포음(저음 흡기성 젖은 소리), rhonchi(대기도 협착/분비물로 인한 저음 연속음), wheeze(소기도 협착으로 인한 고음 연속음), stridor(흡기성 상기도 폐쇄), 흉막 마찰음(흉막 염증의 거친 마찰음).
간호 사정
NCLEX 포커스
저중증도 문서화를 완성하기 전에 호흡곤란과 기도 위협 인지를 우선합니다.
- 호흡곤란 시점, 기침/객담 변화, 흡연 또는 베이핑 노출, 기능적 내성을 사정합니다.
- 흡연 부담은 pack-years(하루 갑수 곱하기 흡연 연수)로 정량화하고, 소아 및 가정 위험 분석을 위해 간접흡연 노출 맥락을 포함합니다.
- 침상 재사정 중에는 노력과 호흡음 변화를 해석할 때 현재 산소 전달 설정과 활성 호흡기 치료를 포함합니다.
- 집중 주관적 사정에 현재/과거 호흡기 진단, 약물 병력, 가족 호흡기 병력을 포함합니다.
- 호흡기 증상이 지속되면 영양 중심 병력을 포함합니다: 24-hour 음식/수분 회상, 제한 식이 양상, 폐 위험 부담을 악화시킬 수 있는 식품 불안정 장벽.
- 환자가 가정용 호흡 보조 또는 모니터링 장비(예: 산소, CPAP/BiPAP, 네불라이저, peak-flow meter)를 사용하는지와 사용 방식을 질문합니다.
- 보고된 증상을 해석할 때 연령, 성별, 문화/환경 맥락, 건강 실천 요인을 통합합니다.
- 호흡곤란 면담에서는 발생 시점, 유발 노출(활동/먼지/동물/음식), 운동 유발 역치, 지속 시간, 완화 요인, 체위/야간 증상(기좌호흡, 베개 개수, 야간 호흡곤란)을 질문합니다.
- 숨가쁨이 심하거나 흉통과 연관되면 일상 면담을 중단하고 응급 지원을 위해 상급 보고합니다.
- 기침 면담에서는 객담 양/색, 객혈, 동반 발열/오한/야간 발한, 증상 기간, 유발 요인, 치료 반응을 질문합니다.
- 호흡곤란은 0-10 환자 보고 척도로 정량화하고 중재 전후 연속 점수를 추적합니다.
- 건강 병력 중 수정 가능한 호흡기 위험 실천을 선별합니다. 여기에는 흡연/베이핑, 가정 또는 직업성 오염 노출, 백신 거부, 비활동성, 고체중 양상, 낮은 과일-채소 섭취가 포함됩니다.
- 흉곽 형태와 대칭, 기관 정중선, 보조근 사용, 함몰, 비익확장을 시진합니다.
- 새로운 기관 편위는 일측 용적 감소 또는 흉막강 병변의 고위험 단서로 취급하고 신속히 상급 보고합니다.
- 오목가슴 또는 새가슴 같은 흉벽 윤곽 이상을 시진하고, 흉곽 팽창의 질과 연계합니다.
- 시진 중 전후경과 횡경을 비교합니다. 성인 기대 AP:transverse 비율은 약 1:2입니다.
- 1분 전체 동안 호흡수를 세고, 성인 기대 기준을 비노력성 규칙 리듬에서 약 12-20 breaths/min으로 분류합니다.
- 안정 시 SpO2 맥락을 호흡수와 함께 사용합니다. 성인 안정 포화도는 일반적으로 약 94-100%이며, 기준선보다 낮은 값(특히 만성 COPD)은 추세 기반 해석과 후속 조치가 필요합니다.
- 깊이와 흡기-호기 타이밍을 사정합니다. 조용한 호흡은 일반적으로 흡기가 호기보다 짧고, 활동 호흡에서는 1:1에 가까워질 수 있습니다.
- 표면 표지점(흉골각/제2늑골 및 흉곽 기준선)을 사용해 청진 지점과 늑간을 일관되게 위치화합니다.
- 정확한 해부학적 위치가 필요한 텔레메트리 리드 부착 및 기타 흉부 절차에 흉곽 기준선을 일관되게 적용합니다.
- tripod 체위와 완전한 문장 말하기 불능을 침상 호흡곤란 단서로 확인합니다.
- 연장된 호기와 tripod 체위는 폐쇄성 공기포획 또는 유의한 호흡 노력 반영 가능성이 있는 고위험 침상 소견으로 취급합니다.
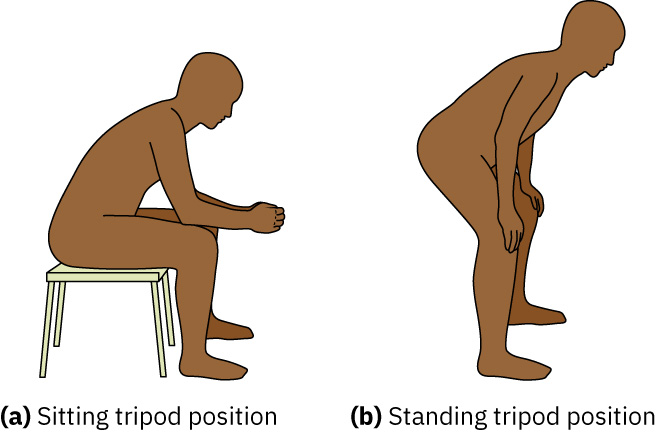 Illustration reference: OpenStax Clinical Nursing Skills Ch.23.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.23.2.
- 손가락 곤봉지와 증가한 전후 흉곽 직경(barrel chest) 같은 만성 저산소 형태를 시진합니다. AP:transverse가 1:1에 가까우면 COPD에서 흔한 과팽창 양상을 지지합니다.
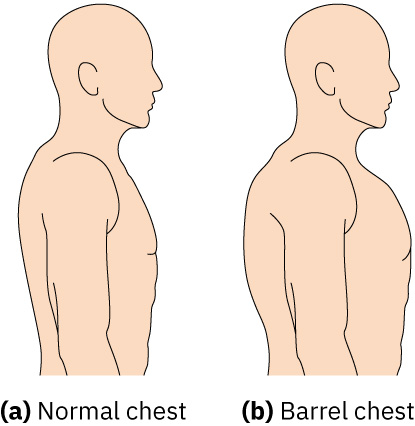 Illustration reference: OpenStax Clinical Nursing Skills Ch.23.2.
Illustration reference: OpenStax Clinical Nursing Skills Ch.23.2.
- 척추 자세(예: 노인 후만증)를 시진합니다. 흉곽 형태 변화는 팽창 양상과 호흡 기전에 영향을 줄 수 있습니다.
- 객담은 양, 색, 냄새, 점도, 혈액 포함 여부로 특성화합니다. 황색/녹색 화농성 객담은 감염 중심 추적을 지지합니다.
- 녹슨색/갈색 객담은 오래된 혈액 가능성으로, 적색/분홍색 객담(객혈)은 즉각적인 임상 연계가 필요한 상급 보고 단서로 취급합니다.
- 필요 시 압통, 종괴, 비대칭 팽창, 피하염발음을 촉진합니다.
- 최근 기도 기구 삽입 후 쇄골/흉벽 부종이 있으면 피하기종(염발음)을 촉진하고 새로운 소견을 상급 보고합니다.
- 흉관 삽입 또는 제거 후 삽입 부위 주변의 염발음 또는 공기 누출 단서를 촉진하고 새로운 소견을 상급 보고합니다.
- 같은 흉부 높이에 손을 두고 흡기 시 엄지 움직임의 동등성을 관찰해 대칭 흉곽 팽창을 확인합니다.
- 일측 불균등 팽창은 폐렴 또는 흉부 외상(늑골 골절 또는 기흉 포함) 가능성의 이상 단서로 취급합니다.
- 타진을 사용해 기대되는 폐야 공명음과, 경화 또는 흉막액 축적을 시사할 수 있는 비정상 둔탁음을 구분합니다.
- 전후 폐야를 체계적으로 청진하고 좌우를 비교합니다.
- 청진 중에는 청진기를 피부에 직접 대고(옷이나 머리카락 위가 아님), 가능한 경우 뼈 표면, 쇄골/견갑골, 유방 조직은 피합니다.
- 최적의 음 전달을 위해 앉은 자세를 사용합니다. 환자가 바로 앉을 수 없으면 침상에서 좌우로 돌리며 짝지은 좌우 비교를 지속합니다.
- 횡격막면을 사용하고, 입으로 깊게 숨 쉬도록 지도하며, 각 부위에서 흡기-호기 전체 주기를 청취합니다.
- 국소 경화 또는 흉막 질환이 의심되면 음성 전달 동작(속삭임 흉성어, 염소음, 기관지성 발성)을 추가하고 타진 및 증상 소견과 연계합니다.
- 입술 오므림 호흡, 비익확장, 가청 호흡, 늑간 함몰, 불안, 보조근 동원이 군집으로 나타나면 신속히 상급 보고합니다.
- 호흡 양상 이상은 임상 맥락으로 평가합니다: 서호흡(성인 <12/min), 빈호흡(성인 >20/min), Cheyne-Stokes 주기성 무호흡-과호흡, Kussmaul의 깊고 빠른 대사성 산증 양상, 기좌호흡, 호흡곤란/PND, 무호흡, 임종호흡.
- 노인 추세 해석에서는 급성 병변 없이 Cheyne-Stokes 양상이 나타날 수 있음을 인지하고, 상급 보고 전 산소화 및 신경학적 소견과 연계합니다.
- 병력 중 약물 관련 호흡 단서를 검토합니다(예: ACE inhibitor 관련 마른기침 또는 NSAID 민감성 기관지경련 양상).
- 동시 폐 사정 매개변수(피부색: 청색증/창백, 흉막성 통증, 보조근 사용, 손가락 곤봉지)를 포함합니다.
- 신생아와 영아에서는 아이가 안정된 상태에서 1분 전체 호흡수를 측정합니다. 생후 첫 주의 약 10 seconds까지의 주기성 호흡 정지는 호흡곤란 징후가 없으면 비정상이 아닐 수 있습니다.
- 영아 및 어린 소아에서는 비익확장/함몰의 조기 탐지를 우선하고 발달 기전(초기 영아기 의무적 비호흡, 흉곽 근육이 약 6세에 성숙할 때까지 AP:transverse가 흔히 1:1 근접)을 고려합니다.
- 영아 및 어린 소아에서는 발달 단계상 직접 증상 보고가 제한되므로 보호자로부터 주관적 호흡 병력 세부를 수집합니다.
- 영아 및 어린 소아에서는 기침이 상대적으로 비생산적일 수 있고 호흡근 지구력이 제한적이므로, 분비물 저류와 피로가 빠르게 진행할 수 있음을 인지합니다.
- 미숙아 또는 기타 취약 신생아에서는 호흡기 질환 중 계면활성제 관련 무기폐 양상에 대한 감시를 강화합니다.
- 소아 호흡기 질환에서는 악화의 다기관 단서(경구 섭취 감소, 젖은 기저귀/소변량 감소, 영아 함몰천문, 빈맥, 의식 변화, 피로, 청색증, 건조 점막 또는 낮은 피부 탄력)를 선별합니다.
- 얕은 호흡 또는 호흡근 피로가 있는 노인에서는 피로 관련 사정 오류를 줄이기 위해 깊은 호흡 청진을 짧은 구간으로 나누고 휴식 시간을 둡니다(예: 전폐야 먼저, 이후 후폐야).
- 소견 군집으로 가능 합병증을 좁힙니다: 일측 감소된 호흡음/팽창 지연(무기폐 또는 기흉), 기침과 wheeze/상기도감염 병력 동반(기관지염), 분홍 거품 객담/말초부종 동반 수포음(폐부종), 흉막성 통증/발열 동반 감소된 호흡음(흉수).
간호 중재
- 호흡 작업량 증가, 심한 양상 이상, 새로운 고위험 부가음을 신속히 상급 보고합니다.
- 환기를 최적화하도록 체위를 조정하고, 처방에 따라 산소요법을 지원하며, 활동성 요구를 줄입니다.
- 금연 준비가 된 환자에게 흡연 중단 Five As를 적용합니다: Ask, Advise, Assess readiness, Assist with counseling/pharmacotherapy, Arrange early follow-up.
- 중재 후 재사정하고 노력, 호흡음, 산소화의 객관적 추세 변화를 보고합니다.
- 호흡수, 리듬, 깊이, 노력을 고립된 값이 아니라 지속 추세 데이터로 모니터링합니다.
- 흉부 움직임 대칭, 보조근 사용, 늑간 또는 쇄골상 함몰을 추적합니다.
- 감소 또는 소실된 환기와 부가음을 청진하고, 위치와 중증도로 변화를 매핑합니다.
- 저산소 위험 대상자에서 정책에 따라 적절한 알람과 함께 산소포화도 모니터링을 사용합니다.
- 중증 손상이 의심될 때 ABG 데이터를 사용하되, 해당 검사는 침습적이며 침상 추세와 함께 해석해야 함을 인지합니다.
- 진정 상태 대상자에서는 연속 맥박산소측정 추세 모니터링과 신속한 알람 대응을 우선합니다.
- 단기 산소포화도 호전 후에도 급성 호흡곤란이 빠르게 재발할 수 있으므로 면밀한 추세 모니터링을 계속합니다.
- 만성 저기준이 없는 성인에서 새로운 SpO2 92% 미만은 상급 보고하고, SpO2 88% 미만은 긴급 중재가 필요한 중증 저산소증으로 취급합니다.
- 빠르고 얕은 호흡, 수포음, 감소된 공기 이동이 함께 나타나면 중증 폐감염 가능성의 긴급 영상 및 치료를 위해 신속히 상급 보고합니다.
- 호흡 저하와 동반된 새로운 흉통, 또는 과민/안절부절/LOC 변화와 동반된 악화 호흡곤란은 즉시 상급 보고 소견으로 취급합니다.
- coarse airway sounds(rhonchi)와 분비물 부담, 기침 효과성을 연계하여 흡인 필요성을 평가합니다.
- 안절부절, 불안, 공기 갈망 같은 저산소 진행 단서를 모니터링합니다.
- 초기 저산소 단서 감시에는 새로운 혼돈 또는 LOC 변화를 포함합니다.
- 기침의 발생 시점, 기간, 특성과 분비물의 양·질을 기록합니다.
- 호흡곤란 유발/완화 요인을 추적하고 종적 호흡 감시에 흉부 영상 소견을 포함합니다.
- 추세 검토에 흉부 X-ray 소견을 포함하고, 정책에 따라 영상 상급 보고 전 임신 상태를 확인합니다.
- 상급 보고 평가가 불명확하면 임상 맥락에 따라 CT/MRI, V/Q scan, 폐기능 검사 같은 확장 호흡기 진단을 예상합니다.
- 흉통이 압박감 양상이고 턱/팔 방사통, 호흡곤란, 어지러움, 오심이 동반되면 일상적 집중 통증 평가 전에 응급상황으로 상급 보고합니다.
- 계획된 중재를 현재 호흡곤란 중증도에 맞게 수정합니다. 호흡곤란이 악화되면 활동 과제(예: 보행)를 중지하고 처방에 따라 RT consult 또는 약물 조정을 위해 상급 보고합니다.
- 심박수, 호흡수, 맥박산소측정, 폐음, 환자 보고 호흡곤란 점수의 재사정 추세를 사용해 중재 효과를 기록합니다.
- 완전한 폐 사정 형식으로 기준선과 재사정을 기록합니다: 호흡 증상/병력, 흉곽 대칭 및 AP:transverse 비율, 호흡수/노력/양상, 함몰 또는 보조근 사용, 촉진 소견, 양측 청진 지도, 실내 공기 또는 산소 지원 SpO2.
호흡부전 위험
함몰, stridor, 임종 양상, 또는 빠르게 악화되는 호흡곤란은 즉각 상급 보고가 필요한 응급 소견입니다.
약리학
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| 기관지확장제 | Short-acting and long-acting agents | 치료 후 호흡음과 호흡 작업량 반응을 평가합니다. |
| 항생제 | Bacterial respiratory infection contexts | 발열, 객담, 청진 추세와 치료 요법 효과를 연계합니다. |
임상 판단 적용
임상 시나리오
COPD 환자에게 빈호흡, 늑간 함몰, 새로운 미만성 천명이 발생합니다.
- Recognize Cues: 새로운 부가 소견과 함께 호흡 노력이 증가함.
- Analyze Cues: 기류 제한이 악화되고 있으며 호흡부전으로 진행할 수 있음.
- Prioritize Hypotheses: 즉시 우선순위는 산소화와 환기 지지임.
- Generate Solutions: 상급 보고를 시작하고 체위를 최적화하며 처방된 호흡기 중재를 준비함.
- Take Action: 객관적 소견을 전달하고 추세 반응을 면밀히 모니터링함.
- Evaluate Outcomes: 치료 후 호흡 작업량과 호흡음이 호전됨.
관련 개념
- 호흡기계 - 집중 호흡 사정을 위한 핵심 해부학 및 가스 교환 프레임워크.
- 폐기능 검사와 PEFR 구간 - 폐쇄성 호흡 변화의 추세 해석을 지원.
- 산소요법 장치 선택 및 모니터링 - 호흡 저하 시 장치 선택과 재사정 원칙.
- 데이터 기록 및 보고 - 객관적 양상 기록은 상급 보고의 질을 향상합니다.
자가 점검
- 어떤 사정 소견이 즉각적인 호흡 상급 보고를 나타냅니까?
- 부가음은 가능한 병태생리를 좁히는 데 어떻게 도움이 됩니까?
- 호흡 양상 변화는 왜 단일 소견으로 보지 말고 추세로 추적해야 합니까?