혈관 접근 장치 선택과 중심정맥라인 안전
핵심 포인트
- 장치 선택은 치료 기간, 용액 특성, 정맥 상태, 환자 상태와 일치해야 합니다.
- PIVC는 단기 선택지이며, midline과 중심 접근은 더 장기이거나 고위험 치료를 지원합니다.
- CVC 유형(PICC, 터널형, 비터널형, 이식형 포트)은 각각 다른 적응증과 위험 프로파일을 가집니다.
- 삽입 계획에는 환자별 정맥 보존 고려사항(예: 말기 신질환)과 부위별 예상 합병증 위험이 포함되어야 합니다.
- 중증 위해를 줄이려면 중심정맥라인 감염 예방과 확인 프로토콜이 필수적입니다.
병태생리
혈관 접근은 혈류 경로에 이물성 장치를 삽입하는 과정입니다. 기계적 외상, 화학적 자극, 미생물 유입은 국소 및 전신 합병증을 유발할 수 있습니다. 장치 유형이 치료 강도나 기간과 맞지 않으면 위험이 증가합니다.
중심 접근은 조직손상성 약물, 고삼투 용액(고장성 수액 및 총비경구영양 포함), 장기 치료 전달을 개선하지만, 삽입 및 유지 표준을 지키지 않으면 혈류감염과 혈전증 위험이 더 높습니다.
분류
- 말초 정맥카테터(PIVC): 다양한 수액과 약물에 사용하는 단기 말초 접근입니다. 흔히 단일 루멘이며 길이는 often about 3/4 to 1 in입니다.
- 중간길이 카테터(midline catheter): 더 긴 말초 선택지입니다(days to weeks, often 14 days or longer). 흔히 초음파 유도(대개 16-18 gauge)로 삽입하며, 끝은 액와 수준 근처 상완 혈관에 위치합니다. 중심정맥라인은 아닙니다.
- 중심정맥카테터(CVC): 고위험 주입제, 혈역학 모니터링, 장기 치료를 위한 중심 접근입니다.
- 흔한 CVC 형태: PICC, 터널형 카테터, 비터널형 카테터, 이식형 포트.
- 터널형 CVC 프로파일: 피하 터널 및 커프를 가진 외부 구간(예: Hickman/Permacath)으로, 항암치료, 장기 항생제, 혈액투석 같은 months to years 장기 치료에 자주 사용됩니다.
- 비터널형 CVC 프로파일: 응급 소생/약물 전달 또는 긴급 CVP 모니터링을 위한 빠른 일시적 중심 접근입니다. 터널 경로/커프가 없어 감염 및 이탈 위험이 더 높습니다.
- 이식형 포트 프로파일: 완전 피하형 접근 저장소입니다(필요 시 보통 Huber/noncoring needle 접근). 항암치료, 장기 항생제, 잦은 채혈, 방사선치료 같은 간헐적 장기 치료에 적합합니다. 비접근 상태에서는 외부 감염 노출이 줄지만 접근 불편감과 국소 반흔이 생길 수 있습니다.
- 다중 루멘 CVC의 흔한 루멘 역할 양상: 정책에 따라 근위 또는 중간 루멘은 약물/수액 및 비경구영양에 자주 사용되고, 더 큰 원위 루멘은 혈액 투여, 채혈, CVP 모니터링에 우선 사용되는 경우가 많습니다.
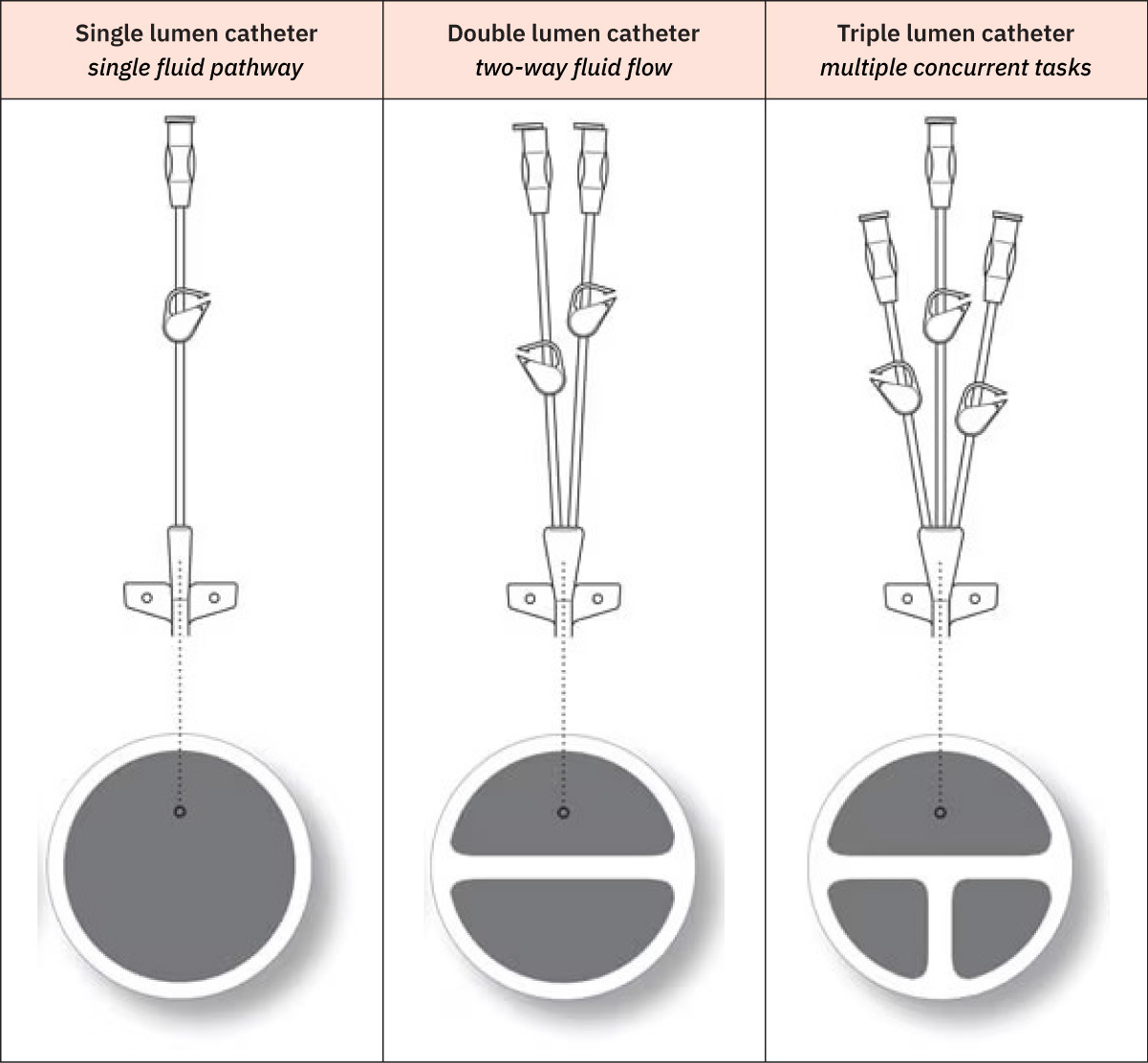 Illustration reference: OpenStax Clinical Nursing Skills Ch.10.
Illustration reference: OpenStax Clinical Nursing Skills Ch.10.
간호 사정
NCLEX 포커스
치료 요구사항을 가장 안전하고 실행 가능한 접근 경로와 우선 매칭하고, 이후 라인 무결성과 감염 단서를 지속 모니터링합니다.
- 치료 계획을 검토합니다: 예상 기간, 주입 속도, 조직손상성 가능성, 삼투농도, 다중 루멘 필요성.
- 정맥 상태, 이전 접근 이력, 이동성 영향, 사지 제한을 사정합니다.
- midline 계획 시 의도한 주입제가 말초 깊이 전달에 적합한지 확인합니다(예: 정책에 따라 TPN 및 기타 조직 손상 위험이 큰 용액 회피).
- 삽입 시도 전 사지 제한을 확인합니다(예: limb-alert 상태, 유방절제/부분절제 측, AV fistula, 림프부종, DVT, 골절, 주요 구축/반흔).
- 정맥 보존 우선순위를 사정합니다(예: 말기 신질환에서 투석루 계획). 이는 PICC 배치를 덜 적절하게 만들 수 있습니다.
- 삽입 부위 적합성과 필요 시 라인 위치 확인을 확인합니다(예: 삽입 중 투시촬영 또는 투시 미사용 시 시술 후 chest X-ray).
- 급성기에서는 최소 교대당 1회(그리고 상태/정책에 따라 필요 시) 재사정합니다: 삽입 부위와 인접 목/흉부/사지 피부, 드레싱 무결성, 카테터 기능, 침윤/정맥염/혈전증/감염 초기 징후.
- 터널형 라인에서는 터널 부위 통증, 부종, 배액, 홍반 확인을 포함합니다.
- 터널형 외부화 라인에서는 목욕 중 부위 건조 주의를 강화하고 출구 및 터널 관련 부위의 고정 무결성을 사정합니다.
- 카테터 외부 길이를 기저값과 비교해 추적하고 PICC 팔 둘레를 교대마다 모니터링합니다. 전주와(antecubital fossa) 위 about 10 cm에서 측정해 around 3 cm 증가 시 부종 및 DVT 가능성을 시사할 수 있습니다.
- 모든 주입 수액/약물의 라벨 부착을 확인하고, 오염·누출·공기 유입 위험 감소를 위해 Luer-lock 연결의 견고함을 확인합니다.
간호 중재
- 치료 프로파일이 말초 안전 한계를 넘으면 PIV에서 midline 또는 중심 접근으로 상급 전환합니다.
- IV 치료 기간이 about six days를 초과하면 중간 또는 장기 장치 고려와 함께 접근 전략을 재평가합니다.
- 빠른 말초 주입에서는 임상적으로 적절할 때 작은 손정맥보다 더 큰 상완 정맥(cephalic, basilic, brachial)을 우선 평가합니다.
- 가능하면 말초/중심 장치에 초음파 유도 삽입 지원을 사용해 첫 시도 성공률을 높이고 합병증을 줄입니다.
- 중심정맥라인 삽입이 적절한 자격을 갖춘 인력에 의해 수행되는지 확인합니다. 비삽입 간호사는 멸균 준비와 시술 보조를 지원합니다.
- 장치/정책에 따른 봉합 또는 무봉합 고정을 사용해 이탈, 혈관 손상, 치료 지연을 최소화합니다.
- 무균 삽입/유지 워크플로와 표준화된 라인 접근 소독을 적용합니다.
- 라인 특이 flush, 튜빙 교체, 드레싱 교체 프로토콜을 적용합니다.
- CLABSI, 카테터 관련 혈전증, 혈관외유출 의심 시 즉시 보고하고 중재합니다.
- 기흉, 출혈 위험을 동반한 우발적 라인 제거, 공기 색전을 포함한 중심정맥라인 특이 삽입/유지 위험을 인지합니다.
- 오염 기회를 줄이기 위해 불필요한 CVAD 접근/조작 횟수를 최소화합니다.
- 정책에 따라 바늘 없는 허브/커넥터를 강한 마찰로 소독합니다(보통 최소 15 seconds에서 about 60 seconds까지; 상면과 측면 모두 문지름) 또는 승인된 소독 캡을 사용합니다.
- 카테터 폐색 의심 시 혈액 역류와 주입 저항을 사정합니다. 저항에 맞서 flush하지 말고, 꼬임 확인 후 체위 조정(팔 올리기, 기침/심호흡, 자세 변경)을 시도한 뒤 상급 보고합니다.
- 카테터 파손 위험 감소를 위해 flush에는 10-mL 주사기를 사용하고, 튜빙 근처 날카로운 물체를 피하며, 파손 확인 시 수리/교체 대기 중 삽입 부위 근처를 멸균 거즈로 클램프합니다.
- 정책에 따라 끝 위치 확인 후, 주입 전/후, 채혈 전/후에 flush를 시행합니다. 다중 루멘 장치에서는 혈액 역류 감소를 위해 채혈 후 모든 루멘 flush를 고려합니다.
- 비활성 라인에는 정책의 유지 flush/lock 일정을 따릅니다(미사용 CVAD는 commonly around every 7 days, 이식형 포트는 commonly maintained about every 4 weeks이며 일부 정책은 4 to 6 week 범위를 사용).
- 맥동성 flush와 루멘 적정 용량 목표(often around twice lumen volume)를 사용하고, 개통성 확인을 위해 flush 전 혈액 흡인을 시도합니다.
- 역류 위험을 줄이기 위해 커넥터 유형별 클램프 순서(negative vs positive vs neutral needleless connectors)를 따릅니다.
- IVAD 접근 시 chlorhexidine으로 피부를 소독하고 건조를 기다리며, noncoring needle을 사용하고, CT 조영제 사용 전 포트가 power-injectable인지 확인합니다. 상태 미확인 시 nonpower-injectable로 간주합니다.
- IVAD 접근 전 끝 위치 문서를 확인하고, 소독제/마취제/용액 알레르기를 확인하며, 피부 및 장치 회전을 사정하고, 처방 치료를 지원하는 가장 작은 noncoring needle 게이지/길이를 선택합니다.
- 활성 접근 중인 이식형 포트는 정책/제조사 주기에 따라 flush 및 needle 교체를 시행합니다(예: 필요 시 최소 매일 flush, about every 7 days 재접근/needle 교체).
- 멸균장 기법으로 천자 전 연장선/커넥터를 priming하고, noncoring needle을 격막에 수직으로 끝까지 삽입하며, 혈액 역류/저저항 flush 확인 후 부위 가시성을 유지하며 고정합니다.
- 카테터 외부 길이를 추적·기록해 이탈/이동을 감지합니다. 외부로 이동한 라인을 재진입시키지 않으며, 완전 이탈 시 부위를 덮고 직접 압박 후 신속 대응 지원을 활성화합니다.
- 허브 폐쇄와 클램프 유지로 공기 색전을 예방합니다. 의심 시 추가 공기 유입을 중단하고 rapid response를 호출하며 고유량 산소를 투여하고 정책에 따라 좌측 머리-하강 자세를 취합니다.
- 잘못된 위치 또는 삽입 관련 기흉이 의심되면 주입을 중단하고 즉시 영상/의료진 중재를 위해 상급 보고합니다.
- PICC 특이 보호를 위해 PICC 팔에서 정맥천자/말초 캐뉼레이션/혈압측정을 피하고, 드레싱을 건조하게 유지하며, 혈전증/정맥염 위험을 높이는 꽉 조이는 탄성 덮개를 피합니다.
- PICC 간호에서는 목욕 중 “건조 유지” 주의를 강화하고, 개통성 보존을 위해 사용 전/후 flush와 정책 기반 유지 flush를 시행합니다.
- 터널형 CVC 간호에서는 사용 전/후와 정책 유지 일정에 따라 flush를 시행하고, 다중 루멘 시 루멘별 라인 사용 계획을 확인합니다.
- 재택/외래 대상자와 보호자에게 부위 사정 교육(점검 빈도, 경고 징후, 의료진 보고 시점)을 포함합니다.
- CVAD 필요성을 매일 재평가하고 적응증이 없으면 제거 상급 보고를 시행합니다.
- 응급 삽입된 비터널형 CVC는 안정된 대체 접근 확보 후 조기 전환/제거 계획을 예상합니다(정책/지침 맥락에서 often within about 48 hours).
- 지속 주입 치료 중 심폐 상태, 섭취량/배설량, 일일 체중, 관련 검사값을 추적해 조기 합병증을 발견합니다.
- IVAD/CVAD를 유지한 채 퇴원 전 환자/보호자 장치 관리 준비도를 확인하고 필요 시 가정간호 추적과 소모품(드레싱, flush, 튜빙)을 조정합니다.
- IVAD 접근 사건에서는 needle 게이지/길이, 접근 시도 횟수, flush 종류/용량, 개통성 및 혈액 역류 소견, 내약성, 교육 내용, 예기치 않은 결과/중재를 포함해 기록합니다.
장치-치료 불일치 위험
조직손상성 약물 또는 장기 고위험 주입에 부적절한 접근을 사용하면 조직 손상과 감염 위험이 증가합니다.
약리학
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| 조직손상성 약물 | Vancomycin, dopamine, phenytoin | 적응증이 있으면 더 큰 혈관 또는 중심 접근을 우선하고, 조직 손상 단서를 면밀히 모니터링합니다. |
| 항생제 | Broad-spectrum IV agents | 장기 치료는 내구성 있는 접근과 엄격한 라인 감염 예방이 필요할 수 있습니다. |
임상 판단 적용
임상 시나리오
취약한 정맥을 가진 환자가 2주간의 IV 항생제와 간헐적 조직손상성 약물 치료가 필요합니다.
- Recognize Cues: 반복되는 말초 접근 실패와 계획된 장기 치료.
- Analyze Cues: 지속적인 PIV 시도는 외상과 치료 중단을 증가시킵니다.
- Prioritize Hypotheses: 합병증을 줄이고 치료 신뢰성을 보존하려면 장치 상향이 필요합니다.
- Generate Solutions: 약물 프로파일과 기간에 따라 midline 또는 중심 접근을 협업해 결정합니다.
- Take Action: 라인 간호 번들을 시행하고 초기 합병증을 모니터링합니다.
- Evaluate Outcomes: 접근 관련 사건이 감소한 상태로 주입이 안정적으로 진행됩니다.
관련 개념
- 말초 정맥 접근 - 초기 말초 접근 원칙과 부위 선택.
- IV 삽입 및 제거 - 실제 삽입/제거 워크플로와 안전 점검.
- 말초 IV 요법 합병증 - 국소/전신 합병증 단서와 상급 보고.
- 카테터 관련 혈류감염 - 혈류감염 예방과 대응 우선순위.
- 침윤과 혈관외유출 - 조직 손상 인지와 즉각 중재 경로.
자가 점검
- 어떤 요인이 말초 접근에서 중심 접근으로의 상향을 유발해야 합니까?
- 왜 midline은 특정 고위험 주입제에 적절하지 않습니까?
- 중심정맥라인 합병증 위험을 가장 효과적으로 줄이는 일일 점검은 무엇입니까?