중성 온열 환경
핵심 사항
- 신생아의 중성 온열 환경은 이행기 동안 약 36.5 C to 37.0 C로 유지합니다.
- 신생아는 증발, 대류, 전도, 복사로 열을 잃습니다.
- 냉 스트레스는 저혈당, 호흡 변화, 과민성, 대사 요구 증가를 유발할 수 있습니다.
- 신속한 재가온, 재사정, 상급 대응은 중증 불안정으로의 진행을 예방합니다.
- 체온 임계값이 행동을 안내합니다: 경증 저체온/냉 스트레스는 36.5 C 미만(35.5 C 초과), 중등도는 32.0 to 34.9 C, 중증은 32.0 C 미만, 고체온은 37.5 C 초과입니다.
- 10단계 warm-chain 워크플로는 특히 저자원 환경에서 예방 가능한 열 손실을 줄이는 데 여전히 고효율입니다.
병태생리
신생아는 높은 체표면적 대비 체중 비율, 얇은 피부, 제한된 갈색지방 저장, 비효율적인 떨림 반응으로 인해 출생 직후 환경 열 손실에 매우 취약합니다.
분만실 주변 온도와 출생 체액의 증발은 열 손실 예방이 지연되면 출생 후 첫 30 minutes 동안 신생아 체온을 약 2 C 낮출 수 있습니다.
체온이 떨어지면 신생아는 비떨림 열생성으로 산소와 포도당 사용을 증가시킵니다. 지속 냉 스트레스는 에너지 저장을 고갈시키고 호흡 노력을 악화시키며 적응을 저해할 수 있습니다. 교정되지 않은 중증 냉 스트레스는 계면활성제 기능 저하, 폐혈류 불일치 악화, 중대한 합병증 위험 증가를 초래할 수 있습니다.
분류
- 증발성 열 손실: 피부의 체액이 증기로 전환되며 열을 빼앗아 갑니다.
- 대류성 열 손실: 차갑게 움직이는 공기가 체열을 제거합니다.
- 전도성 열 손실: 차가운 표면과의 직접 접촉으로 열이 이동합니다.
- 복사성 열 손실: 직접 접촉 없이 주변의 차가운 물체/벽으로 열이 이동합니다.
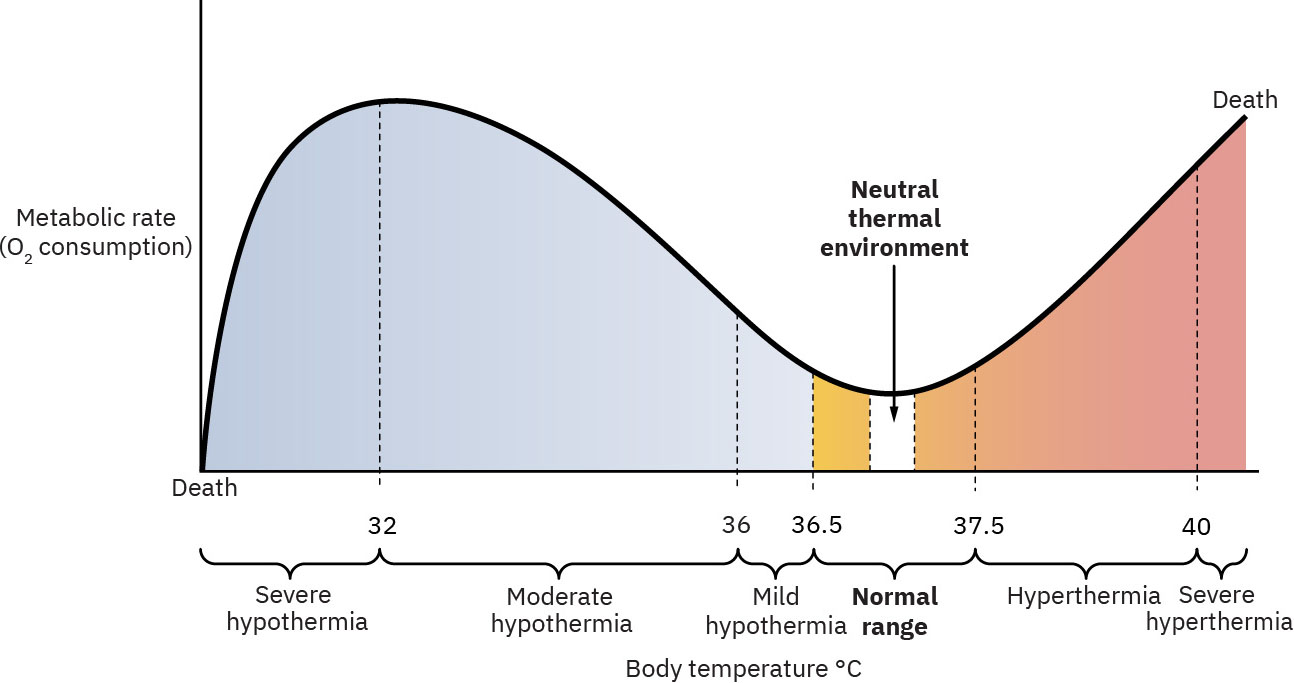 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.3.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.3.
-
저체온 중증도: 경증/냉 스트레스(35.5 C to under 36.5 C), 중등도(32.0 C to 34.9 C), 중증(under 32.0 C).
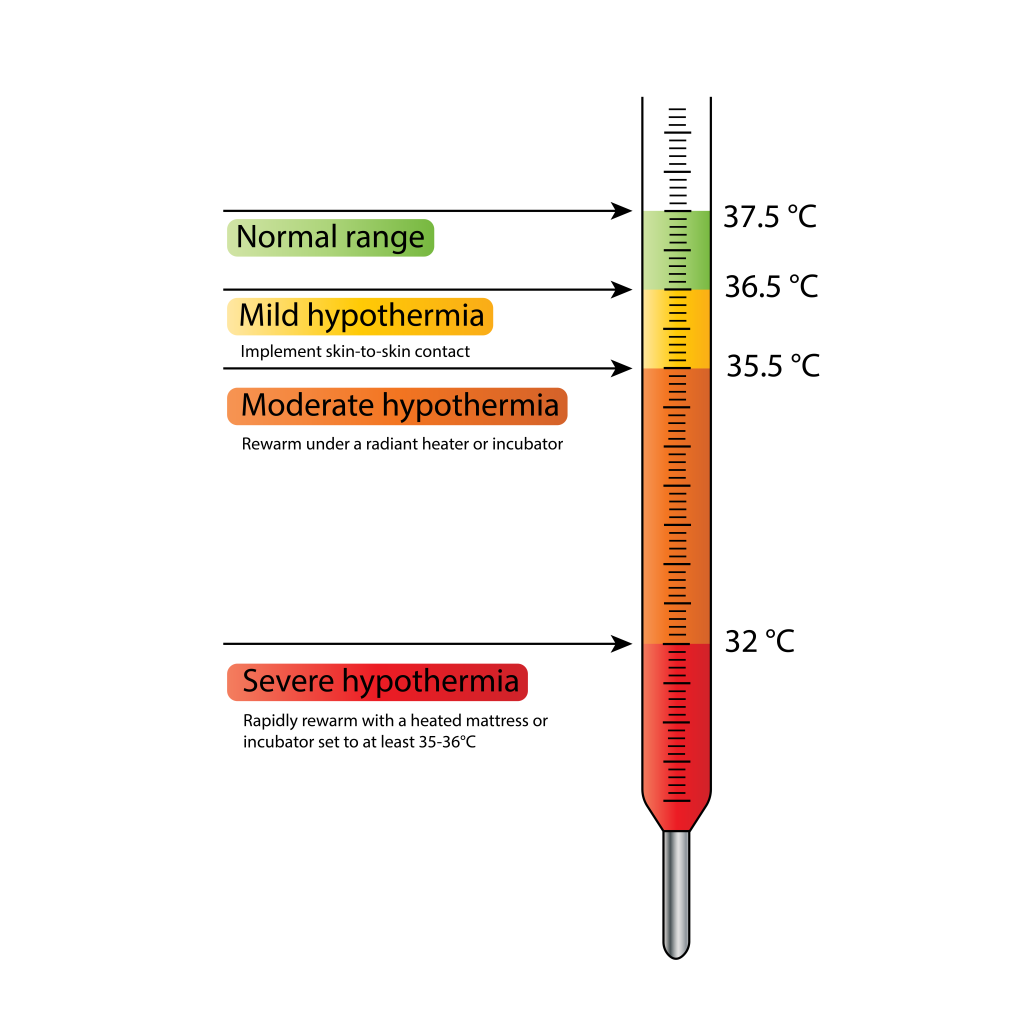 Illustration reference: OpenRN Nursing Health Promotion Ch.12.3.
Illustration reference: OpenRN Nursing Health Promotion Ch.12.3. -
고체온 상태: 37.5 C 초과 체온으로, 과열된 환경/의복/침구가 흔한 원인입니다.
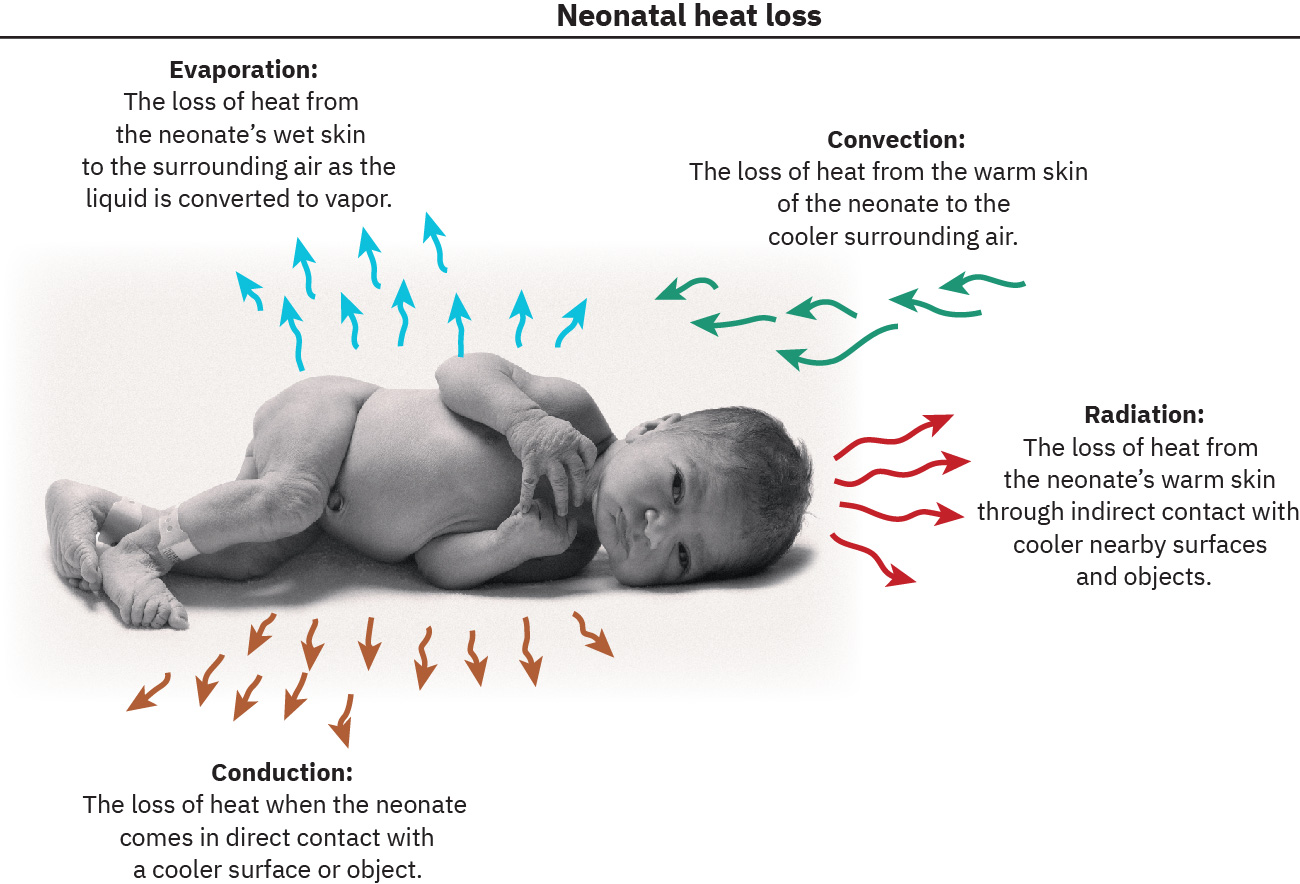 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.3.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.3.
간호 사정
NCLEX 초점
우선 문항은 중증 악화 전에 미묘한 초기 냉 스트레스 단서를 식별하는지 평가합니다.
- 액와 체온 추세와 불안정 에피소드 빈도를 모니터링합니다.
- 초기 냉 스트레스 단서(과민성, 호흡 양상 변화, jitteriness, 수유 저하)를 사정합니다.
- 경증 저체온에서는 차가운 사지, 약한 울음, 낮은 활동성, 수유 저하, 빈호흡/호흡곤란을 사정합니다.
- 중등도/중증 저체온에서는 서맥, 호흡 깊이/빈도 감소, 저혈당 악화, 산증 위험을 사정합니다.
- 저체온과 저혈당은 흔히 동반되므로 위험군 또는 증상 영아에서 혈당을 확인합니다.
- 예방 가능한 열 손실 노출(젖은 린넨, 외풍, 차가운 표면, 인접 창문)을 환경에서 사정합니다.
- 고체온이 SIDS 위험을 높일 수 있으므로 과도한 포대기, 엎드린 수면, 동침, 고온 실내 같은 과열 위험요인을 사정합니다.
- 초기 이행기에는 예상 반응 단계와 열 소견을 연계합니다. 지속 빈맥, 반복 무호흡, 또는 저체온을 동반한 고정 서맥은 비정상입니다.
- 온열 중재 후 30 minutes 이내 반응을 재사정합니다.
간호 중재
- 출생/목욕 후 즉시 신생아를 건조시키고 모자, 따뜻한 담요, skin-to-skin 간호를 적용합니다.
- warm-chain 예방을 적용합니다: 즉시 건조, 젖은 린넨 즉시 교체, skin-to-skin 시작, 외풍/선풍기 기류 회피.
- 상황에 맞춘 실내 온도 전략을 적용합니다: 많은 warm-chain 프로토콜은 분만실 최소 25 C (77 F)를 목표로 하며, 만삭/과숙아 병동 환경 목표는 지역 정책과 모니터링에 따라 더 낮을 수 있습니다.
- 안정 시 초기 skin-to-skin을 about 60 to 90 minutes 유지하고, 경증 저체온의 1차 재가온 전략으로 계속 사용합니다.
- skin-to-skin으로 정상체온 회복이 불충분하면 복사보온기 또는 인큐베이터를 사용합니다.
- 중등도/중증 저체온에서는 35 to 36 C 전후 복사보온기/인큐베이터를 사용하고, 보온기 부재 시 실내 at least 77 F에서 skin-to-skin을 지속합니다.
- 열생성을 위한 칼로리 공급을 위해 조기 수유(모유 또는 분유)를 지원합니다.
- 열 안정화 전에는 정규 체중 측정을 수시간 지연하고 목욕을 미룹니다. 많은 프로토콜은 최소 6 to 24 hours 지연하며, 불안정 위험이 높으면 더 오래 지연합니다.
- 모자 쌍을 함께 유지하고 간호 구역 간 이동 시 보온 수송을 보장합니다.
- 이송, 취급, 실내 환경 전반에서 warm-chain 원칙을 따릅니다.
- 반복 열 손실을 줄이기 위해 불필요한 노출을 최소화하고 간호를 묶어 시행합니다.
- 적극적 재가온 경로에서는 체온을 더 자주 추적합니다(예: 초기 고위험 창에서 매시간) 그리고 안정 후 정규 간격으로 복귀합니다.
- 저체온 지속 또는 호흡곤란·신경학적 변화 동반 시 상급 보고합니다.
지속 저체온
about 30 minutes의 적극적 재가온 후에도 36.5 C 미만이 지속되거나, 중등도/중증 저체온과 심폐 손상이 동반되면 긴급히 제공자/NICU에 통보해야 합니다.
약리학
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| 정맥수액 분류·삼투농도·주입 조절 (dextrose) | 현장 저혈당 치료 맥락 | 냉 스트레스가 대사 요구를 높일 때 저혈당을 신속히 치료합니다. |
| 산소요법 | 보충 산소 맥락 | 냉 스트레스에 호흡 손상이 동반되면 필요할 수 있습니다. |
임상 판단 적용
임상 시나리오
생후 3시간 신생아가 장시간 무보온 처치 후 목표 이하 액와 체온, jitteriness, 경미한 비익호흡을 보입니다.
- 단서 인식: 조기 대사/호흡 스트레스 징후를 동반한 체온 불안정입니다.
- 단서 분석: 환경 열 손실이 냉 스트레스를 유발했고 저혈당 위험이 동반되었을 가능성이 큽니다.
- 가설 우선순위 설정: 즉시 우선순위는 재가온과 대사 안정화입니다.
- 해결책 생성: warm-chain 조치, 복사보온기 지지, 혈당 확인, 반복 집중 사정을 시작합니다.
- 행동 취하기: 재가온을 시행하고 불안정이 지속되면 제공자에게 통보합니다.
- 결과 평가: 체온이 정상화되고 호흡·신경학적 징후가 호전됩니다.
관련 개념
- 생리적 적응과 이행 - 열 안정성은 성공적 신생아 적응의 핵심입니다.
- 신생아 신체 사정 - 활력징후와 행동 소견으로 초기 냉 스트레스 진행을 탐지합니다.
- 신생아 흔한 문제 간호 - 냉 스트레스는 포도당 소비를 증가시켜 저혈당 위험을 높입니다.
- Apgar 점수 - 즉각적 이행 점수는 체온조절 우선순위와 자주 연계됩니다.
- 신생아 흔한 문제 간호 - 일상 간호 워크플로는 열 안정성을 보존해야 합니다.
자가 점검
- 신생아 열 손실 4가지 기전과 각각의 예방 전략 1가지는 무엇입니까?
- 냉 스트레스가 저혈당 위험을 증가시키는 이유는 무엇입니까?
- 어떤 소견이 독립적 간호 중재만으로는 충분하지 않음을 시사합니까?