신생아 소생술
핵심 사항
- 신생아 소생술의 1차 우선순위는 효과적인 환기 확립입니다.
- 체온 조절(목표 36.5 C to 37.5 C)은 호흡·대사 결과와 밀접히 연관됩니다.
- 자발 호흡이 없거나 비효율적이고 심박수가 낮게 유지되면 양압환기를 시작합니다.
- 저산소혈증 지속 시 CPAP, 삽관/기계환기, 고급 치료로 상급 대응합니다.
- 신생아의 약 10 percent는 출생 시 이행 지지가 필요하며, 1 percent 미만만 광범위 소생술이 필요합니다.
- 초기 NRP 사정에서 만삭이고, 호흡/울음이 있으며, 긴장도가 좋으면 태변 착색 양수에서도 일상적 흡인 없이 표준 간호를 제공합니다.
병태생리
신생아 심장 기능 손상은 일반적으로 호흡부전을 선행 원인으로 하므로, 환기 지연은 산소화와 관류를 빠르게 악화시킵니다. 효과적인 폐 팽창은 심박수를 개선하고 이행을 안정화하는 핵심 중재입니다.
저체온은 포도당 소비, 산증 위험, 호흡 불안정을 증가시킵니다. 따라서 소생술은 호흡 지지와 체온 보호를 동시에 요구합니다.
분류
- 초기 지지 이행: 건조, 자극, 기도 위치/청결, 체온 지지.
- 기본 환기 지지: 양압환기와 산소 적정.
- 고급 호흡 지지: CPAP, 삽관, 일반 또는 고빈도 환기.
- 구조 수준 지지: 적응 가능한 영아에서 난치성 심폐부전 시 흡입 nitric oxide와 ECMO.
- 초기 사정 3요소(첫 30 seconds): 만삭 여부, 호흡/울음 노력, 근긴장 질을 평가해 표준 간호 대 소생 순서를 결정.
간호 사정
NCLEX 초점
우선 문항은 언제 표준 이행 지지에서 적극적 소생술로 상급 대응해야 하는지 평가합니다.
- 출생 직후 호흡/울음 노력, 긴장도, 심박수를 사정합니다.
- 첫 30 seconds 내 3문항 분류(만삭 재태, 효과적 호흡/울음, 양호한 긴장도/활동성)를 사용해 표준 간호 또는 소생 단계를 시작합니다.
- 중재 중·후 산소포화도와 호흡노력을 추적합니다.
- 지속 저산소혈증, 서맥, 호흡 피로 징후를 모니터링합니다.
- 체온 상태를 연속 모니터링하고 저체온을 신속 교정합니다.
- 각 중재 후 반응을 재사정해 상급/하향 조정을 결정합니다.
- 태변 착색 양수 맥락에서 활력 양호 영아는 일상적 흡인/삽관을 피하고, 가시적 폐쇄 또는 비효율 호흡으로 기도 손상이 의심될 때만 흡인합니다.
- 이행 손상 주산기 원인(예: 제대탈출/압박, 태반조기박리, 자궁파열, 장기 분만, 미숙, 선천성 폐/심장질환, 횡격막탈장, GBS 폐렴 같은 신생아 감염 위험)을 검토합니다.
- 소생 위험 검토를 포함합니다: 제한된 산전 간호, 재태연령 36주 미만 또는 41주 이상, 다태임신, 수술적 또는 응급 분만, 비정상 선진부, 태아심박 이상, 감염, 모체 물질 노출.
간호 중재
- 기도 위치, 건조, 자극, 보온을 지연 없이 시작합니다.
- 첫 30 to 60 seconds 동안 초기 단계에 TABC 순서(Temperature, Airway, Breathing, Circulation)를 적용합니다.
- 출생 전 영아 보온기 설정, 목표 온도 예열, 산소/흡인 준비를 신생아 대응팀과 확인합니다.
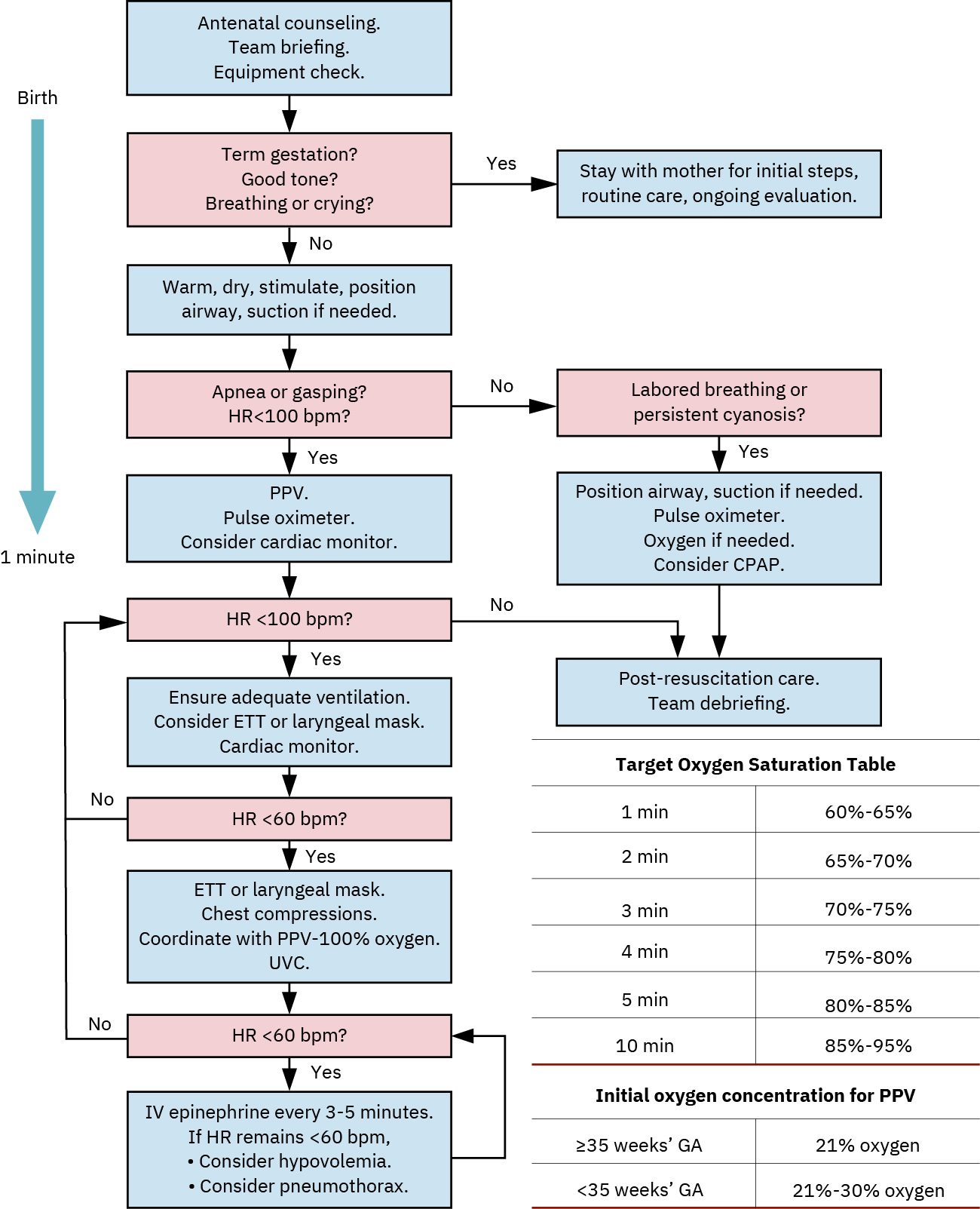 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.1.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.22.1.
- 적응증이 있으면 프로토콜 속도로 양압환기를 시작하고 심박수 반응을 모니터링합니다.
- PPV 시작 시 만삭아는 about 21% 산소, 미숙아는 about 30% 산소를 사용하며, 환기 속도는 around 40 to 60 breaths/minute로 시행합니다.
- 산소포화도 목표에 맞춰 산소를 신중히 적정하고 불필요한 과산소를 피합니다.
- 냉 스트레스를 줄이고 반응을 모니터링하기 위해 가습·가온 산소 공급과 연속 맥박산소측정을 사용합니다.
- 초기 지지에도 산소포화도 92 percent 미만 또는 PaO2 60 mm Hg 미만이 지속되면 NRP 워크플로에 따라 보충 산소를 상급 적용합니다.
- 효과적인 PPV 약 30 seconds 후에도 심박수 100 bpm 미만이면 마스크 밀착/기도 위치/기술을 재평가하고 프로토콜에 따라 산소·고급 지지로 상급 대응합니다.
- 효과적 환기 단계 후 심박수가 60 beats per minute 미만이면 흉부압박을 시작합니다.
- 흉부압박은 two-thumb encircling 기법과 3:1 압박-환기 비율(about 90 compressions 및 30 breaths per minute)을 사용합니다.
- 호흡부전이 지속되면 삽관과 surfactant 투여를 준비/보조합니다.
- surfactant 투여 시 심폐 안정화 후 기관내 분할 aliquot 투여를 지원하고, 기도 폐쇄 의심이 없으면 about 1 hour 동안 일상적 흡인을 피합니다.
- 무호흡/서맥, 질식, 패혈증, 태변흡인증후군, 호흡곤란증후군 등에서 저산소혈증·고탄산혈증이 지속되면 기계환기로 상급 대응합니다.
- 가능할 때 저압 호흡을 제공하고 압력손상 위험을 줄이기 위해 고빈도 환기를 고려합니다.
- 프로토콜·처방세트에 따라 환기/압박에도 서맥이 지속되면 에피네프린을 준비·투여합니다.
- 고급 신생아 소생 경로에서 환기/압박에도 심박수 60 bpm 미만이 지속되면 around 0.01 to 0.03 mg/kg 에피네프린 용량을 예상합니다.
- 쇼크 또는 출혈이 의심되면 팀 처방에 따라 신속 IV 수액/혈액제제 소생을 지원합니다.
- 난치 사례에서 nitric oxide 또는 ECMO 적합성 다학제 상급 대응을 조정하고, ECMO 항응고가 두개내출혈 위험을 높이며 일반적으로 34주 미만에서는 사용하지 않음을 인지합니다.
- 소생 성공 후에도 HR/RR/SpO2를 면밀히 모니터링하고 정상체온(about 36.5 C to 37.5 C)을 유지하며, 지속 지지가 필요하면 NICU로 이송합니다.
환기 지연
효과적 환기 시작 지연은 손상된 신생아에서 중증 이환과 사망 위험을 유의하게 증가시킵니다.
약리학
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| 계면활성제 | Beractant (Survanta) 맥락 | 계면활성제 결핍 폐에서 기관내 경로로 사용하며, 산소포화도 저하, 서맥, 혈압 변화, 폐출혈 또는 PDA 같은 중증 합병증을 모니터링합니다. |
| 미숙 신생아 (inhaled-nitric-oxide) | iNO 맥락 | 선택된 중증 저산소혈증/폐고혈압 경로에서 폐혈관 확장을 지원합니다. |
| 산소요법 | 보충 산소 맥락 | 가습·가온 산소를 제공하고 포화도를 면밀히 모니터링하며 적정합니다. |
| 에피네프린 | NRP 약물 맥락 | 환기/압박 후에도 지속되는 중증 서맥에서 사용하며 용량/투여경로를 신속히 확인합니다. |
임상 판단 적용
임상 시나리오
생후 1분 신생아가 자극과 기도 재위치에도 무호흡, 저긴장, 심박수 100 bpm 미만을 보입니다.
- 단서 인식: 지속 무호흡과 서맥은 자발적 이행 실패를 시사합니다.
- 단서 분석: 진행 중 불안정의 1차 원인은 환기 실패입니다.
- 가설 우선순위 설정: 즉시 우선순위는 효과적 환기와 체온 안정화입니다.
- 해결책 생성: PPV를 시작하고 모니터링을 적용하며 심박수를 재사정하고 반응이 부족하면 호흡 지지를 상급 대응합니다.
- 행동 취하기: 프로토콜 기반 소생 순서를 시행하고 신생아 팀 지지를 호출합니다.
- 결과 평가: 심박수가 상승하고 호흡 노력이 개선되거나, 고급 지지 경로를 활성화합니다.
관련 개념
- Apgar 점수 - 이행 지지의 긴급도와 반복 재사정을 안내합니다.
- 생리적 적응과 이행 - 기저 생리가 소생 우선순위를 설명합니다.
- 중성 온열 환경 - 체온 관리는 성공적 소생의 통합 요소입니다.
- 미숙 신생아 - 미숙성은 호흡 중재 필요를 크게 증가시킵니다.
- 출생 관련 합병증 - 출생 외상은 즉각 소생 필요를 유발할 수 있습니다.
자가 점검
- 대부분의 신생아 소생술에서 다른 중재보다 환기를 우선하는 이유는 무엇입니까?
- 어떤 소견이 PPV에서 고급 호흡 지지로의 상급 대응 필요를 시사합니까?
- 저체온이 신생아 소생 결과를 어떻게 악화시킵니까?