태아심박수 및 자궁수축 양상의 기본 용어
병태생리
FHR 양상은 태아 산소화, 자율신경 균형, 자궁 활동에 대한 반응을 반영합니다. 자궁수축 양상은 자궁태반 관류에 영향을 주며 따라서 태아 상태에도 영향을 줍니다. 교감신경 긴장은 FHR를 높이는 경향이 있고, 부교감신경 긴장은 낮추며, 저산소증/고탄산혈증 관련 화학수용체 활성화는 양상 행동을 변화시킬 수 있습니다.
분류
- 기저선: 정상은 10분 평균 110~160 bpm이며 5-bpm 단위로 보고하고 주기적 변화 및 현저한 변이성을 제외해 계산합니다. 빈맥은 10분 동안 160 bpm 초과, 서맥은 10분 동안 110 bpm 미만입니다.
- 변이성: 최소(5 bpm 이하), 중등도(6~25 bpm), 현저(25 bpm 초과), 또는 소실; 변이성은 CNS-자율신경 통합성과 산-염기 적응을 반영합니다. 최소 변이성은 산혈증 우려에서 나타날 수 있으나 단독으로 태아 위험 진단을 의미하지는 않습니다.
- 가속: 32주 이상에서는 기저선 대비 최소 15 bpm 이상, 최소 15초 이상, 2분 미만의 갑작스러운 상승(시작-정점 30초 미만)이며, 32주 이전에는 10 bpm 10초 기준을 사용합니다. 가속은 대체로 안심 소견입니다.
- 감속: 조기(수축과 점진적 거울 양상, 흔히 두부 압박 미주신경 반응으로 대개 양성), 후기(수축과 함께 시작해 수축 종료 후 회복하며 최저점은 수축 정점 이후), 변이(갑작스러운 하강, 흔히 기저선 대비 최소 15 bpm 이상 최소 15초, 대개 제대 압박 관련, 수축 연관이 필수는 아님), 연장(최소 15 bpm 하강이 2~10분 지속되는 단일 사건).
- 자궁 활동: 적절한 양상은 일반적으로 10분당 5회 이하 수축이며, 많은 수축은 약 45~60초 지속됩니다(때로 2기 근처에서 약 90초까지). 과다수축은 최소 연속 두 구간에서 10분당 5회 초과이거나 약 2분 이상 지속되는 수축 부담입니다.
- 수축 용어: 빈도는 시작-시작 간격, 지속시간은 시작-종료 초 단위, 강도는 수축 세기입니다.
- 스트립 축 방향: 더 진한 세로선은 보통 1분, 옅은 선은 10초 간격을 의미합니다. FHR 가로축은 흔히 10-bpm 단계, 자궁압 축은 보통 5~10 mm Hg 단계를 사용합니다.
- 카테고리 체계: Category I은 안심, Category II는 불확정, Category III는 이상·고위험입니다. NICHD 3단계 용어는 더 일관된 해석과 팀 의사소통을 지원합니다. Category I은 흔히 우려 감속 없이 중등도 변이성을 보이며 가속을 포함할 수 있습니다. Category II는 흔히 지속 재사정을 필요로 하는 최소 변이성 같은 중간 소견을 포함합니다.
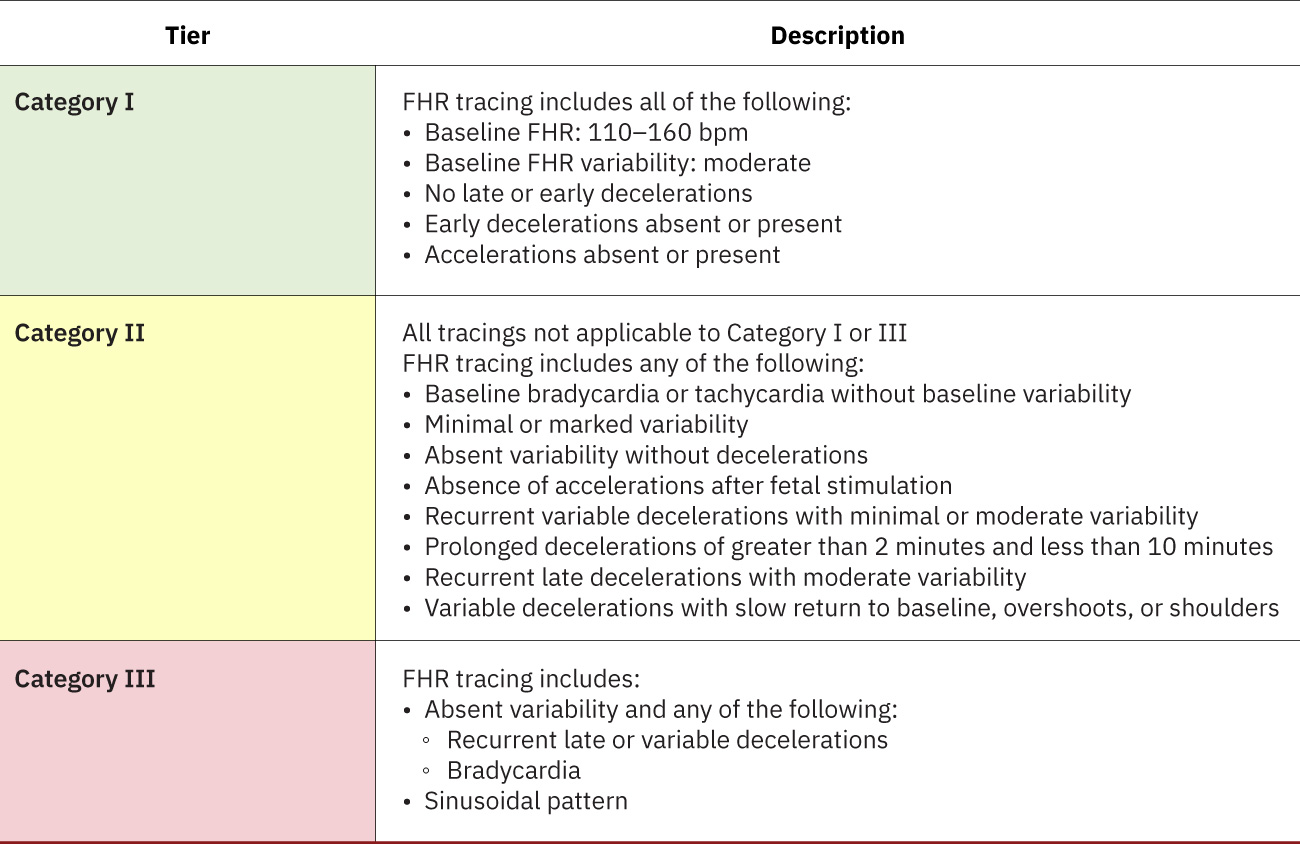 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
- 동요파형(sinusoidal pattern): 진성 변이성 소실과 함께 규칙적이고 부드러운 파형(분당 약 3~5주기)으로, 흔히 중증 태아 저하(예: 빈혈/실혈 맥락)와 연관됩니다.
흔한 기저 심박수 위험 맥락:
- 빈맥 기여 요인(모체): 발열/감염, 불안, 탈수, 니코틴 노출, 갑상선항진 상태, 일부 약물(예: atropine 또는 terbutaline 맥락).
- 빈맥 기여 요인(태아): 저산소/저하, 감염, 빈혈, 미숙아, 또는 부정맥.
- 서맥 기여 요인(모체): 저혈압, 신경축/마취 효과, 저혈당, 저체온, 일부 약물(예: 황산마그네슘 또는 베타차단제 노출), 주요 산과 응급(예: 태반조기박리 또는 자궁파열), 갑상선 기능장애, 또는 모체 맥박과의 모니터 혼동.
- 서맥 기여 요인(태아): 두부 압박 맥락, 선천성 심장차단, 저산소증, 연장된 제대 압박.
간호 사정
- 기저선, 변이성, 가속, 감속 유형을 식별합니다.
- 안심 여부 판단 시 재태연령 기반 가속 기준(32주 이전 10x10, 32주 이상 15x15)을 적용합니다.
- 동요파형 추적은 고위험 저하 신호이므로 변이성 분류와 별도로 식별합니다.
- 기저선 결정 시 전체 10분 창을 확인하고 가속/감속 또는 현저 변이성 에피소드를 포함하지 않도록 합니다.
- 안심 양상과 우려 양상(빈맥, 서맥, 연장/후기/변이 감속)을 구분합니다.
- 후기 감속에서는 자궁태반 부전 감별(과다수축/옥시토신 영향, 신경축 저혈압, 고혈압성 질환, 태반 병리, 모체-태아 빈혈 맥락)을 우선합니다.
- 연장 감속에서는 고위험 원인(자궁 과활동, 제대 압박, 저혈압, 태반조기박리, 발작, 임박 분만)을 사정하고, 더 깊고 긴 사건일수록 저산소 위험이 높음을 인지합니다.
- 최소 변이성에서는 연속 재사정을 유지하면서 가역적/비저산소 맥락(예: 태아 수면 주기, magnesium 노출 포함 약물 영향, 미숙아)을 검토합니다.
- 변이성 소실은 입증 전까지 고위험으로 간주합니다. 중등도에서 최소, 소실로 악화되는 추세는 신속 상향과 제공자 통보가 필요합니다.
- 현저 변이성(25 bpm 초과)에서는 기저선 결정이 어려울 수 있음을 인지하고, 특히 분만 2기에서 저산소 연관 스트레스 양상을 신속 평가합니다.
- 기저선 빈맥은 전체 맥락에서 해석합니다. 모체 발열은 흔한 가역 요인이며, 감속 우려가 없는 단독 빈맥은 태아 고통의 증거가 아닙니다.
- 병인과 긴급도를 결론내리기 전에 지속 기저 서맥과 연장 감속 에피소드를 구분합니다.
- 서맥 의심 시 신호 오인으로 대응이 지연되지 않도록 태아 대 모체 심박수 신호 기원을 확인합니다.
- 자궁 양상(빈도, 지속시간, 강도, 휴식기 긴장도)을 해석합니다.
- 표준화 해석의 일부로 추적이 Category I, II, III 중 어느 범주인지 식별합니다.
- 양상 변화를 모체 상태와 분만 단계에 연계합니다.
간호 중재
- 비안심 변화에 대해 양상 기반 재사정과 상향을 신속히 시작합니다.
- 카테고리 경향에 맞춰 중재 긴급도를 정렬합니다: Category I은 일상 간호, Category II는 감시/재사정 강화, Category III는 즉각 상향.
- 태아 서맥 우려 시 즉각 1차 순서를 시작합니다: 모체 체위 변경, 적응 시 IV 수액 볼루스, 추세 요약과 함께 긴급 제공자 통보.
- 서맥이 과다수축과 연관되고 지시/정책에 따라 terbutaline을 고려할 때는 모체 맥박을 먼저 확인하고 120 bpm 초과 시 보류합니다.
- 모니터링 방법과 카테고리를 포함해 표준화된 해석 및 대응 계획을 문서화합니다.
- 소견을 팀과 대상자/가족에게 명확히 소통합니다.