외부 및 내부 태아 모니터링
핵심 사항
- 태아청진기 또는 도플러를 이용한 간헐적 청진은 이동성을 지원하지만 추적 기록을 생성하지 않습니다.
- 연속 외부 모니터링은 초음파와 자궁수축계를 사용해 태아심박수와 수축 빈도/지속시간을 추적하지만, toco는 수축 강도를 직접 정량화하지 못합니다.
- 내부 모니터링(FSE, IUPC)은 더 정밀한 데이터를 제공하지만 자궁경부 개대와 양막 파열이 필요하며 추가 위험을 유발합니다.
- 모니터링 선택은 임상 필요, 신호 품질, 위험 상태, 대상자 이동성 목표에 따라 결정됩니다.
병태생리
분만 중 모니터링은 분만 스트레스에 대한 태아 반응과 자궁활동 양상을 추적해 정상 적응과 손상을 구분합니다. 신뢰할 수 있는 해석에는 명확한 신호 획득, 분만 단계 맥락, 더 높은 정밀도의 모니터링이 필요한 시점 인지가 필요합니다.
외부 방법은 비침습적이고 널리 사용되지만 움직임에 따른 신호 소실에 취약하고 수축 강도를 직접 정량화할 수 없습니다. 내부 방법은 특히 수축 강도 및 난해한 태아심박 추적에서 데이터 정밀도를 높이지만 침습적 삽입이 필요하고 감염·손상 위험이 있습니다.
간헐적 청진은 자궁활동 촉진과 수축 전·중·후 시점의 태아심박 청진을 결합하는 세 번째 방법입니다. 보행과 안위 선택지를 유지하지만 팀 검토·문서화를 위한 연속 시각 추적 기록이 부족합니다.
연속 전자 모니터링의 비교 결과 데이터는 혼재된 이득을 보였습니다. 일부 신생아 집단에서 발작 감소가 나타났지만 전체 태아 사망 또는 뇌성마비의 일관된 감소는 없어, 방법 선택은 위험 및 목표 정렬을 유지해야 합니다.
분류
- 간헐적 청진: 자궁활동 동시 촉진과 함께 fetoscope 또는 Doppler로 FHR 점검.
- IA 간격 지침(예시 프레임워크): 분만 1기 잠재기/활동기는 흔히 15 to 30 minutes마다, 분만 2기 수동 하강은 about 15 minutes마다, 능동 만출은 5 to 15 minutes마다(정책/위험/제공자 처방 맥락에 따름).
- 외부 FHR 모니터링: 태아 등 위에 초음파 트랜스듀서 배치.
- 외부 UC 모니터링: 빈도 및 지속시간 추세를 위한 자궁수축계.
- 내부 FHR 모니터링: 태아 두피에 부착하는 태아두피전극(FSE).
- 내부 UC 모니터링: mm Hg 단위 수축 강도와 이완기 긴장도를 위한 자궁내압도관(IUPC).
간호 사정
NCLEX 초점
우선 문항은 언제 외부 모니터링이 불충분하며 내부 모니터링을 고려·상향해야 하는지에 초점을 둡니다.
- 트랜스듀서 배치를 최적화하고 추적 품질을 유지하기 위해 Leopold 조작을 시행합니다.
- 간헐적 청진에서는 자궁수축 빈도/강도/지속시간을 촉진하고, 수축 전·중·후 태아심박을 청진해 주기성 변화 단서를 포착합니다.
- 도플러 간헐적 청진 시 모체 맥박과 비교해 태아 심박인지 모체 심박 인공신호인지 확인합니다.
- Fetoscope 탐지는 보통 about 20 weeks 이후 유용하며, Doppler는 산전 방문과 분만중 간호에 사용할 수 있습니다.
- 청진 기기는 Leopold 조작으로 확인된 태아 등 위에 배치합니다(심음이 가장 크게 들릴 때 보통 두정위는 하복부, 둔위는 배꼽 위).
- 배치 신뢰도를 위해 구조화된 Leopold 순서를 사용합니다: 자궁저 내용물, 측면/태아 등 위치 및 태위, 치골 위 선진부(C-grasp), 산모 발쪽을 바라보며 하강/굴곡 단서 확인.
- 수축 촉진 시 대상자 보고와 함께 실제 촉각 기준(경도/볼, 중등도/코끝, 강함/이마 단단함)을 사용해 강도를 비교합니다.
- 저위험 간헐 모니터링 계획에서는 흔히 15 to 60 minutes 간격으로 FHR를 재사정하며, 위험 상태와 분만 진행에 따라 빈도를 높입니다.
- 분만 1기 전자 모니터링의 흔한 간격 프레임워크는 다음과 같습니다: 4 cm 미만은 제공자 재량, 4 to 5 cm는 저위험 30분마다·위험 요인 또는 oxytocin 사용 시 15분마다, 6 cm 이상은 저위험 30분마다·위험 요인 또는 oxytocin 사용 시 15분마다.
- 연속 모니터링 사용 시 최소 15 to 30 minutes마다 FHR/UC 해석과 간단한 태아 상태 요약을 문서화합니다.
- 모체/태아 움직임에 따른 신호 품질 소실을 사정하고 장비를 즉시 재배치합니다.
- 모체/태아 움직임으로 외부 신호 dropouts가 발생할 수 있음을 교육하고, 응급으로 단정하지 말고 즉시 트랜스듀서 재조정을 요청하도록 안내합니다.
- 내부 모니터링 전제 조건(양막 파열, 자궁경부 개대, 안전한 삽입을 위한 선진부 촉진 가능)을 확인합니다.
- 양막이 아직 보존되어 있으나 내부 데이터가 필요한 경우 삽입 시도 전 양막절개의 위험-이득 결정을 위해 제공자 수준으로 상향합니다.
- 내부 모니터링 합병증(감염, 출혈, 자궁/태반 손상 위험, 태아 두피 문제)을 모니터링합니다.
- 흔한 내부 모니터링 상향 맥락을 인지합니다: 비안정 FHR, 저양수 맥락, 지속 외부 신호 소실, 정밀 수축 정량화가 필요한 자궁수축제 유도/촉진.
- 표준 용어로 수축 양상을 해석합니다: 빈도(시작-시작), 지속시간(시작-종료), 강도(외부는 촉진 등급 또는 IUPC는 mm Hg).
- 표준 스트립 표시에서 상단 FHR 추적, 하단 자궁수축 추적, 중간 모체 맥박 추적을 인지해 오독 위험을 줄입니다.
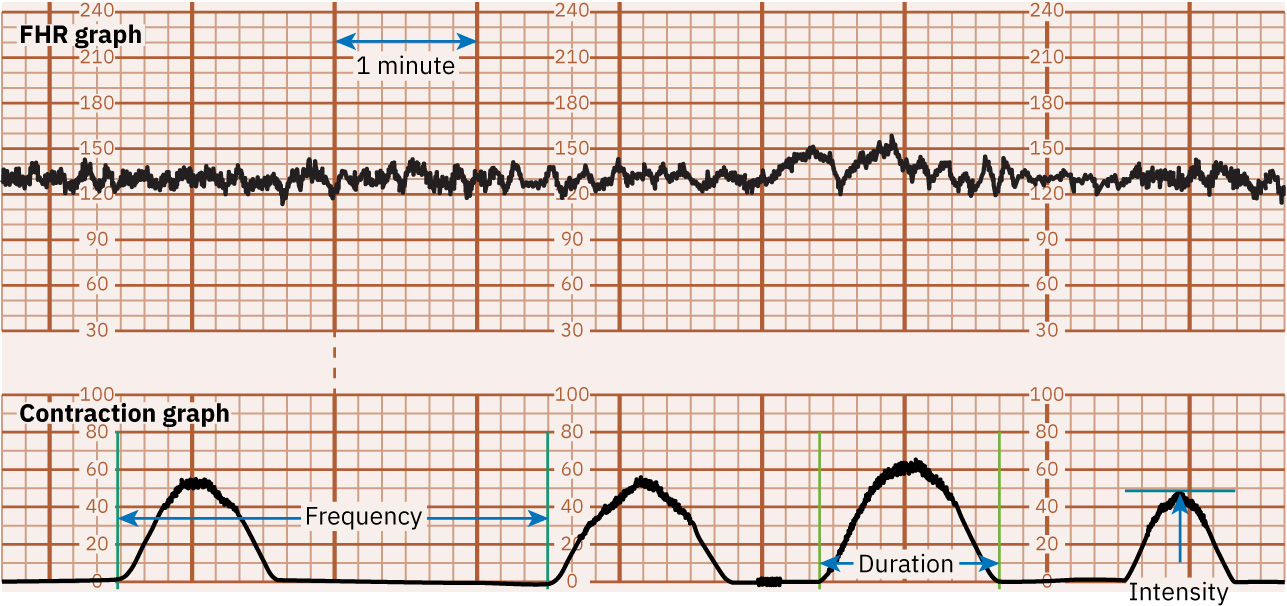 Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
Illustration reference: OpenStax Maternal-Newborn Nursing Ch.16.2.
- 기대되는 자궁활동 범위를 참고값으로 사용합니다(흔히 10분에 5회 이하 수축, 지속시간 about 45 to 60 seconds, 분만 2기 근처에서는 때로 about 90 seconds까지).
- 빈도 부담 또는 장시간 기준으로 tachysystole을 진단합니다(예: 30분 창에서 10분당 5회 초과 수축 또는 수축 길이 around 2 minutes 이상).
- Montevideo unit는 IUPC에서만 계산하며, 10분 동안 각 수축 정점에서 이완기 압력을 뺀 값을 합산합니다.
간호 중재
- 가능할 때 이동성을 보존하면서 외부 모니터를 적절히 적용·고정합니다.
- 초음파 트랜스듀서는 태아 등의 태아 머리 근처에 배치하고(태아 흉부/사지 밀집 영역 직접 배치 피함), 음향 젤을 사용하며 장비 지침에 따라 벨트/접착으로 고정합니다.
- toco는 가장 단단한 자궁저 부위(두정위에서 흔히 태아 둔부 위)에 배치하고 수축 빈도/지속시간 포착을 최적화하도록 조정합니다.
- 각 단계/위험 맥락에서 설명 기반 공동 의사결정을 지원하도록 사용 가능한 모니터링 방법 선택지와 근거를 교육합니다.
- IA 상충점을 명확히 설명합니다: 이동성과 안위 향상 대 더 높은 1:1 인력 요구 및 팀 검토를 위한 연속 스트립 아카이브 부재.
- 연속 외부 모니터링에서는 초음파와 toco 장비를 벨트/접착제로 배치하고, 가능하면 이동 또는 수중요법 목표를 유지하기 위해 무선/수중 호환 시스템을 선택합니다.
- 고위험 맥락(예: 태변 착색 양수, 다태임신, 자간전증, 신경축 마취, 기능장애성 분만 진행)이 있으면 연속 모니터링으로 상향합니다.
- 외부 모니터 상충점을 설명합니다: 설치와 다병실 중앙 추적 검토/문서화는 용이하나 이동성 제한과 움직임 시 반복 신호 소실 가능성이 있음.
- 외부 모니터링은 양막 상태나 자궁경부 개대와 무관하게 사용 가능하지만, 내부 모니터링은 양막 파열과 침습적 삽입 조건이 필요함을 안내합니다.
- FSE 삽입 보조 시 시술자 지침에 따라 대천문 부위를 피하고 무균 절차를 유지합니다.
- 내부 모니터 상충점을 명확히 설명합니다: 감퇴 시점/변이 및 자궁압 정량의 정밀도 향상 대 침습 삽입으로 인한 감염/손상 위험 증가.
- 추적 품질 또는 위험 프로파일이 더 깊은 감시를 요구하면 내부 모니터 삽입을 위해 제공자에게 상향합니다.
- 개대 및 양막 전제 조건 확인 후 훈련된 인력이 무균 술기로 내부 모니터를 삽입하도록 보장합니다.
- FSE 보조 시 선진아두가 낮고 촉진 가능한지, 자궁경부가 삽입을 허용하는지 확인하고, 봉합선/천문을 먼저 식별해 천문 배치를 피하며 시술자 기법대로 전극 고정 후 추적을 검증합니다.
- IUPC 보조 시 삽입 깊이 표시를 확인해 천공 위험을 줄이고, 도입기 전진 중 선홍색 혈액이 보이면 즉시 상급 보고합니다.
- IUPC 데이터를 사용해 수축 적절성을 평가하고 oxytocin 관련 결정을 지원합니다.
- 비안정 FHR 동반 tachysystole에서는 즉시 번들을 시행합니다: oxytocin 중단, 측위 변경, IV bolus(금기 없으면 흔히 LR 500 mL), mask 산소 8-10 L/min, 처방에 따라 terbutaline 0.25 mg SQ 준비/보조.
- 안정적 FHR 동반 tachysystole에서는 측위 변경과 IV bolus를 시행하고, about 10 minutes 후 미해결 시 oxytocin을 절반으로 감량하며, 추가 10분 후에도 미해결이면 10분당 5회 이하로 돌아올 때까지 oxytocin을 중단합니다.
- tachysystole 관리 중에는 조기에 제공자에게 알리고 terbutaline을 즉시 사용 가능하도록 유지합니다. tachysystole이 about 30 minutes 내 해소되면 프로토콜/처방에 따라 oxytocin은 보통 이전 속도의 절반에서 재시작합니다.
- oxytocin을 적정할 때는 각 용량 증량 전후의 태아 상태를 문서화합니다.
- 표준화된 해석 순서를 문서화합니다: 모니터링 방법(외부/내부), 기저 심박수와 변이, 가속/감속과 유형, 수축 빈도-지속시간-강도 및 이완기 긴장도 상태, category(I/II/III), 간호 계획과 의사소통/새 처방.
내부 모니터링 위험
내부 장치는 정밀도를 높이지만 감염과 시술 손상 위험을 증가시키므로 엄격한 적응증과 무균 술기가 필수입니다.
약리학
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| 자궁수축제 | Oxytocin 촉진 맥락 | IUPC는 수축 반응을 정량화하고 안전한 적정을 안내하는 데 도움이 됩니다. |
| 분만 진통제 | Epidural/spinal 맥락 | 고위험 또는 마취된 분만에서는 모니터링 강도 조정이 필요할 수 있습니다. |
임상 판단 적용
임상 시나리오
경막외 마취 중인 분만 대상자에서 외부 추적 신호가 반복 소실되고 비안정 양상 우려가 진행됩니다.
- 단서 인식: 간헐적 외부 신호 소실과 불확실한 FHR 해석이 있습니다.
- 단서 분석: 현재 모니터링은 안전한 실시간 의사결정에 불충분할 수 있습니다.
- 가설 우선순위 설정: 신뢰 가능한 태아·수축 데이터를 빠르게 확보하는 것이 우선입니다.
- 해결책 생성: 외부 장비 재배치, Leopold 재사정, 미해결 시 내부 모니터링 요청을 시행합니다.
- 행동 취하기: 상향 경로를 시행하고 침상 옆 밀착 감시를 지속합니다.
- 결과 평가: 안정적 고품질 추적이 확보되어 정확한 해석과 중재 시점 결정이 가능해집니다.
관련 개념
- 태아심박수 및 수축 양상 - 모니터 해석 전 핵심 용어 이해가 필요합니다.
- 태아심박수 양상에 대한 생리적 영향 - 원인 해석이 이상 추적 대응을 안내합니다.
- 자궁내 소생술 - 비안정 소견은 즉시 교정 조치를 유발합니다.
- 분만 단계 - 단계에 따라 기대되는 수축 및 추적 역학이 달라집니다.
- 옥시토신 치료 - 촉진 중에는 수축 모니터링 품질이 중요합니다.
자가 점검
- IUPC와 비교했을 때 외부 자궁수축계의 핵심 한계는 무엇입니까?
- 내부 모니터 삽입 전 반드시 충족되어야 하는 전제 조건은 무엇입니까?
- 빠른 팀 해석을 가장 잘 지원하는 추적 문서화 순서는 무엇입니까?