초기 사정의 일반 조사와 인체계측 측정
핵심 사항
- 초기 사정은 집중 신체검진 전에 구조화된 일반 조사(General Survey)로 시작합니다.
- 인체계측(Anthropometric Measurement)은 영양, 위험 층화, 경향 모니터링을 위한 객관적 기준 데이터를 제공합니다.
- 병동 침상 업무흐름에서 일반 조사는 키, 체중, 외모, 위생, 행동, 전체 활력징후를 포함해 교대/입원 기준선을 설정합니다.
- 일반 조사는 첫 접촉에서 시작하며 환경 감각 단서(간호사가 보고, 듣고, 느끼고, 맡는 것)를 포함합니다.
- 행동과 의사소통 단서는 초기 저산소증, 신경학적 악화, 정신과적 고통, 통증 관련 불안정을 드러낼 수 있습니다.
- 초기 시진 소견은 집중 촉진 또는 더 심층적인 검진 기법 필요 여부를 안내해야 합니다.
- 관찰 품질과 측정 기법은 이후 임상 의사결정에 직접 영향을 줍니다.
- 예상 밖 소견은 임상적으로 유의하면 집중 재사정과 상급 보고를 유발해야 합니다.
병태생리
일반 조사 소견은 신경계, 호흡기계, 심혈관계, 대사계, 행동계의 통합 기능을 반영합니다. 외모, 이동성, 언어, 자세, 고통 단서의 변화는 검사실 수치나 영상 이상이 나타나기 전에 불안정의 초기 신호일 수 있습니다.
인체계측 경향(예: 키/체중 패턴 변화)은 체액 불균형, 영양실조, 만성질환 진행, 치료 효과를 시사할 수 있습니다. 정확한 기준 측정은 시간 경과에 따른 의미 있는 비교를 가능하게 합니다.
분류
- 일반 조사 영역: 외모, 행동, 고통 수준, 신체 자세, 보행/이동성, 위생, 의사소통 단서.
- 일반 조사 연속성 영역: 첫 접촉에서 시작하여 새로운 단서가 나타나는 전 간호 상호작용 동안 지속됩니다.
- 첫인상 단서 영역: 환경 안전/안락, 상호작용의 질, 언어·비언어 의사소통, 관찰 가능한 호흡 노력.
- 신체검진 기법 영역: 객관적 사정 방법에는 시진, 청진, 촉진, 타진이 포함됩니다.
- 인체계측 영역: 키, 체중, 체질량지수(Body Mass Index, BMI) 관련 해석, 시간에 따른 경향 방향.
- 확장 인체계측 영역: 허리/엉덩이/사지 둘레, 소아 두위/흉위 경향, 선택적 체성분 대리지표.
- 인체계측 장비 매칭: 기립형, 침상형, 슬링형, 비만용 체중계를 이동 상태와 안전 요구에 따라 선택합니다.
- 발달 영역: 연령에 기대되는 대근육/소근육, 언어/말, 사회성 발달 이정표.
- 인지 상태 영역: 지남력(사람/장소/날짜/시간), 의식수준 용어, 필요 시 GCS 같은 구조화 도구.
- 인지 추적 도구: 선별 이상 시 집중 신경학적 스크리닝, 표적 약물/물질 병력 질문, 구조화 도구(예: MMSE).
- 기구 영역: 활력징후 도구(체온계, 청진기, 혈압 커프, 맥박산소측정기)와 인체계측 도구(체중계, 신장 측정기, 줄자, 캘리퍼).
- BMI 층화: 저체중(<18.5), 정상 범위(18.5-24.9), 과체중(25-29.9), 비만(>=30.0), 고도 비만(>=40.0).
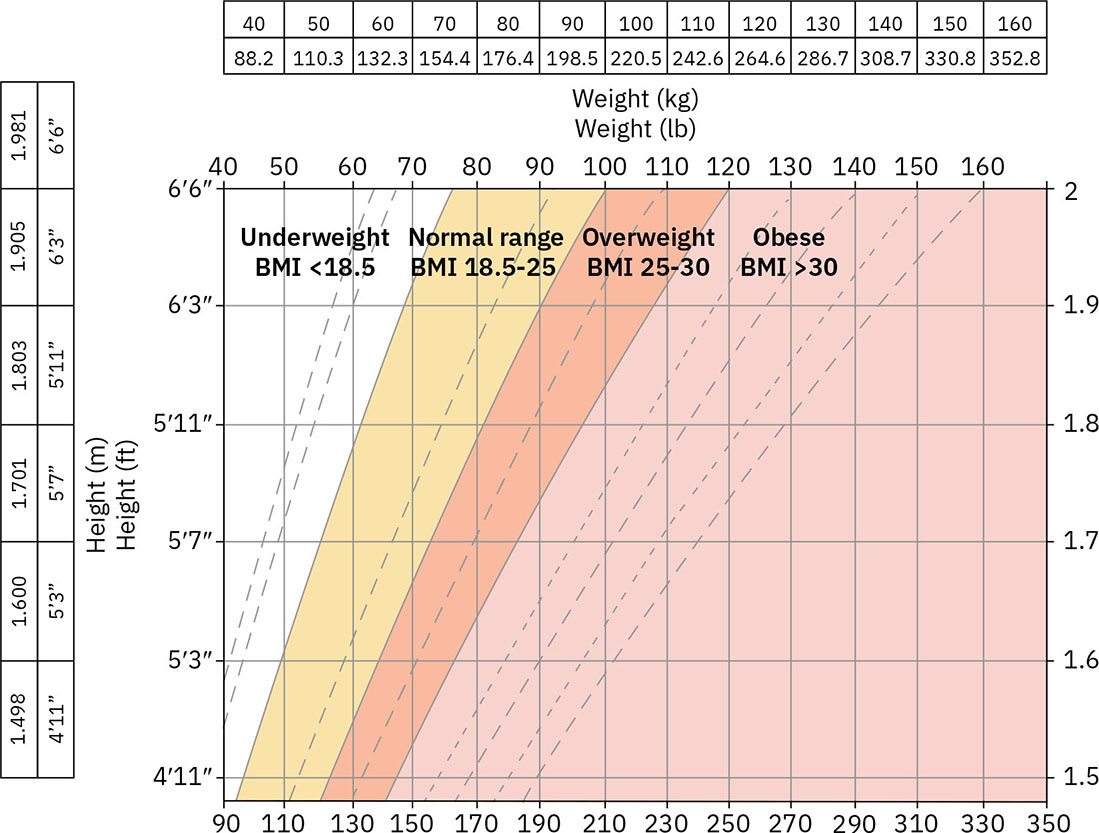 Illustration reference: OpenStax Clinical Nursing Skills Ch.15.
Illustration reference: OpenStax Clinical Nursing Skills Ch.15. - BMI 해석 한계: BMI는 선별 도구이며, 근육량이 높은 대상자, 비전형적 체성분, 집단별 지방 분포 차이에서는 지방도를 오분류할 수 있습니다.
- BMI 연령 맥락: BMI 계산은 일반적으로 약 2세 이후부터 적용하며, 소아에서는 연령 적합 해석이 필요합니다.
- 임상 활용 분류: 기준선 설정, 위험 탐지, 치료 반응 모니터링.
간호 사정
NCLEX 포커스
단일 고립 수치로 결론 내리기 전에 객관적 단서 수집과 경향 신뢰도를 우선합니다.
- 첫인상 사정을 체계적으로 수행하고 추정이 아닌 객관적 기술어로 기록합니다.
- 초기부터 병실 및 상황 관찰(온도, 소음 수준, 비정상 냄새, 어수선함/안전 우려)을 포함합니다.
- 표준화된 기법과 보정된 장비로 인체계측을 측정합니다.
- 기록 또는 교육 시 단위 일관성과 환산 정확도(kg/lb, cm/in)를 확인합니다.
- 소견을 연령/상황 기대치 및 기존 기준선 데이터와 비교합니다.
- 임상 맥락에 따라 모니터링 빈도를 설정합니다(입원 시 단일 기준선 vs 일일/주간 경향 감시).
- 상호작용 중 말 명료도, 속도, 정서 톤을 사정합니다. 발음이 뭉개지거나 어눌하면 집중 신경학적 추적이 필요합니다.
- 단순 지시에 대한 반응을 사정합니다. 이해 저하나 협조 저하는 급성 인지/신경학 변화 신호일 수 있습니다.
- 언어 접근 요구를 초기에 사정하고 언어 불일치가 있으면 자격 있는 통역 지원을 활성화합니다.
- 첫 접촉 시 의사소통 보조 요구(예: 통역 경로, 보청기 가용성, 기타 보조 의사소통 지원)를 사정합니다.
- 행동 양상에서 긴급 단서(안절부절, 가만히 있기 어려움, 기면, 호흡 자세 이상, 보조근 사용, 새로운 보행 불가)를 사정합니다.
- 사정 결론을 닫기 전에 언어 보고와 비언어 단서(예: 통증이 없다고 말하면서 찡그림/방어 행동)를 대조합니다.
- 기분과 정동을 구분하고 불일치(예: 고위험 상황에서 편평한 정동 또는 예상 밖 고양 행동)를 기록하여 집중 정신상태 추적을 시행합니다.
- 문화 규범에 따라 기대되는 비언어 행동이 달라질 수 있으므로 눈맞춤 양상은 신중히 해석합니다.
- BMI만으로 비만 위험을 규정하기 전에 맥락 수정 요인(가족력, 대사 요인, 활동 양상)을 사정합니다.
- 돌봄제공자가 있을 때는 가족 상호작용 양상을 관찰합니다. 역할 부담이나 갈등은 간호 참여와 ADL 지원 신뢰도에 영향을 줄 수 있습니다.
- 학대 지표(두려움, 위축, 설명되지 않는 타박상/화상, 불일치 설명)를 사정하고 가능하면 비공개 면담으로 안전 우려를 확인합니다.
- 잠재적 물질사용 단서(예: 비전형 행동과 함께 비정상적으로 축동/산동된 동공)를 사정하고 집중 평가로 상급 보고합니다.
- 생물학적 성별이나 문화 선호를 추정하지 말고 직접 질문한 뒤 개별화 사정 계획에 반영합니다.
- 필요 시 비만 위험 보조 데이터를 사용합니다(식이 양상 분석, 활동 수준, 기타 체성분 사정).
- 적신호(급격한 체중 변화, 가시적 고통, 의식 변화, 심한 피로, 불안정한 이동성)를 식별합니다.
- 피부와 점막 소견에서 우려 양상(창백, 황달, 청색증, 홍조, 비정상 습윤, 국소 변색)을 평가합니다.
- 입술, 점막, 공막의 고위험 피부색 단서를 우선 평가합니다.
- 체액 상태 시각 단서를 선별합니다: 탈수 양상(건조 피부, 건조 점막, 함몰된 눈)과 체액 과부하 양상(새로운 호흡곤란을 동반한 말초부종).
- 영아에서는 건조 점막/피부와 동반된 천문 함몰을 고우선 탈수 단서로 간주하고 집중 재사정을 시행합니다.
- 소아 사정에서는 유아기까지 두위를 포함하고 발달 이정표가 지연되거나 퇴행하면 발달 진행을 선별합니다.
- 소아 일반 조사에서는 처치 두려움으로 협조가 제한될 수 있을 때 차분하고 부드러운 의사소통과 인형/봉제인형 시연을 사용합니다.
- 소아 신체검진에서는 민감한 유방/생식기/항문직장 사정 시 보호자/샤프론 동석 여부와 샤프론 신원을 기록하고, 가능하면 청소년의 편안함과 샤프론 성별 선호를 존중합니다.
- 청소년 사정에서는 보호자 동석 병력 외에 민감한 위험 주제를 위한 단독 면담 시간을 포함합니다.
- 지남력을 A&O x4(사람/장소/날짜 또는 요일·시간 맥락)로 기록하고 영아/어린 아동에서 발달적으로 기대되는 한계를 기재합니다.
- 의식이 저하되면 반응 수준(예: 기면/혼미/혼수)을 분류하고 필요 시 구조화된 LOC 점수를 적용합니다.
- 인지 선별이 비정상이면 집중 신경학/정신상태 추적(예: 뇌신경 검사, MMSE 형식 과제)으로 사정을 확장합니다.
- 노인 대상자에서는 안경/보청기 착용을 확인하고 추가 반응 시간을 제공하며 직접 의사소통이 제한되면 보완 병력원을 활용합니다.
- 갑작스러운 안면 비대칭 또는 언어 변화는 잠재적 뇌졸중 단서로 간주하여 긴급 상급 보고합니다.
간호 중재
- 재현 가능한 측정 업무흐름(시점, 장비, 자세, 기록 항목)을 사용합니다.
- 만남 시작 시 개인정보 보호 환경을 설정하고, 역할·목적·소요 시간을 설명하며, 2가지 식별자(이름/생년월일 + 승인된 2차 확인원)로 확인합니다.
- 놀라운 수치는 상급 보고 전에 재측정하고 방법 정확도를 확인합니다.
- 측정 타당성을 보호하기 위해 장비 크기와 유형이 연령/체형에 적절한지 확인합니다.
- 필요 시 둘레 측정을 포함합니다: 소아 연속 두위/흉위 성장 추적, 성인 허리 중심 지방 위험 사정.
- 일반 조사 관찰 시작 전 즉시 준비 요구(예: 통증, 배뇨·배변, 감각 보조기)를 해결하고, 급성 고통 징후(예: 흉통, 호흡곤란)가 있으면 응급 업무흐름으로 전환합니다.
- 첫 접촉 단서가 기능 제한(불량한 몸단장, 부적절한 복장, 이동 어려움)을 시사하면 ADL 및 지원 필요 사정을 확장합니다.
- 이상 소견의 명확화가 필요할 때 시진 소견을 기반으로 집중 촉진과 다른 검진 요소를 안내합니다.
- 대상자가 스크립트 밖 우려를 제기할 때 숨은 악화를 시사할 수 있으므로 적극적 경청과 적응형 추적 질문을 사용합니다.
- 성장 또는 발달 소견이 예상 궤적에서 벗어나면 집중 내분비/신경학 및 기능 사정 경로를 시작합니다.
- 조사 또는 측정 단서가 악화를 시사하면 집중 사정과 제공자 알림을 유발합니다.
- 중증 상태 군집(새로운 무반응/의식 변화, 호흡곤란, 범위 이탈 활력징후, 차고 축축하며 청색인 피부)에는 즉시 상급 보고합니다.
- 일반 조사 소견은 예상 대 비예상 객관적 문장으로 기록합니다(외모, 지남력, 언어/지시 반응, 이동성/자세, 피부·점막, 인체계측, 산소 맥락을 포함한 전체 활력징후 세트).
- 인계 연속성을 위해 침상 사정 중 사용한 의사소통 지원 조치(예: 통역 사용, 청각 보조 설정)를 문서화합니다.
- 학대가 의심되면 환자 안전을 유지하면서 지체 없이 법정 보고 절차와 기관 정책을 따릅니다.
- 의사소통 장벽이 있을 때 임상 의사결정 논의에는 임의 가족 통역이 아닌 자격 있는 통역 경로를 사용합니다.
- 대상자/보호자에게 경향 모니터링의 의미와 추적 기대사항을 교육합니다.
- skinfold 캘리퍼 소견은 검사자 간 변동성으로 일상 실무 일관성이 제한될 수 있으므로 신중히 해석합니다.
- 만남 종료 시 안전 점검(콜벨, 낮고 잠긴 침대, 손 닿는 테이블, 낙상 위험 확인)을 수행하고 퇴실 전 손위생과 장비 소독을 시행합니다.
기준선 무결성 위험
초기 측정이 부정확하거나 일반 조사 기록이 모호하면 실제 임상 악화 인지가 지연될 수 있습니다.
약리학
| Drug Class | Examples | Key Nursing Considerations |
|---|---|---|
| 이뇨제 | Furosemide, bumetanide | 체중과 체액 지표를 빠르게 변화시킬 수 있으므로 경향 해석이 필수적입니다. |
| 코르티코스테로이드 | Prednisone-class agents | 시간 경과에 따라 체중 분포와 체액 상태를 변화시킬 수 있습니다. |
임상 판단 적용
임상 시나리오
대상자가 피로해 보이고 얕은 호흡을 보이며, 2일 동안 기준선 대비 예상 밖 체중 증가가 있습니다.
- 단서 인식(Recognize Cues): 고통 단서와 비정상 인체계측 경향이 함께 나타납니다.
- 단서 분석(Analyze Cues): 결합된 소견은 진행하는 체액 및 심폐 스트레스 우려를 높입니다.
- 가설 우선순위화(Prioritize Hypotheses): 즉시 우선순위는 경향 타당성 확인과 생리학적 영향 사정입니다.
- 해결책 생성(Generate Solutions): 재측정하고 전체 활력징후를 얻으며 집중 호흡기/심혈관 사정을 시행합니다.
- 행동 수행(Take Action): 검증된 우려를 상급 보고하고 처방된 모니터링/중재를 시행합니다.
- 결과 평가(Evaluate Outcomes): 조기 조치가 중증 보상부전 진행을 예방합니다.
관련 개념
- 생리 기능과 항상성의 활력징후 지표 - 일반 조사 단서를 생리학적 경향 해석과 통합합니다.
- 보행 가능한 입소자 신장 측정 - 신뢰 가능한 신장 기준선의 기법 표준입니다.
- 보행 가능한 입소자 체중 측정 - 위험 탐지를 위한 체중 경향 신뢰도입니다.
- 간호 사정 유형 선택 - 포괄적 재사정과 집중 재사정 선택 기준입니다.
- 데이터 문서화와 보고 - 객관적 차팅은 안전한 상급 보고와 연속성을 지원합니다.
자가 점검
- 어떤 일반 조사 단서가 즉각적인 집중 재사정을 유발해야 합니까?
- 인체계측 경향 해석에서 표준화된 기법이 왜 필수적입니까?
- 중증 활력징후 이상이 나타나기 전 초기 경향 변화가 간호 우선순위를 어떻게 바꿀 수 있습니까?